Ответы к тестам НМО: "Неалкогольная жировая болезнь печени у взрослых (по утвержденным клиническим рекомендациям)"
1. Альтернативой методу транзиентной эластометрии является
1) КТ печени;
2) допплерография печеночных сосудов;
3) МРТ печени;
4) метод ультразвуковой эластографии сдвиговой волной (ЭСВ) с эластометрией;+
5) УЗИ печени.
2. Биохимическими предикторами высокого риска со стороны сердечно-сосудистой системы при неалкогольной жировой болезни печени являются
1) снижение уровня интерлейкина 6;
2) снижение уровня адипонектина;+
3) снижение уровня гамма глутаминтрансферазы;
4) повышение уровня АЛТ;+
5) повышение уровня интерлейкина 1.+
3. Выделяют следующие формы неалкогольной жировой болезни печени
1) метаболический синдром;
2) гепатоцеллюлярная карцинома;
3) стеатоз;+
4) неалкогольный стеатогепатит;+
5) неалкогольный фиброз.
4. Высокими рисками стеатоза печени FLI считаются значения
1) 5 - 10;
2) 16 - 20;
3) 11 - 15;
4) 21 - 29;
5) 30 - 60.+
5. Глицирризиновая кислота + Фосфолипиды у пациентов с неалкогольной жировой болезнью печени рекомендована как препарат выбора при
1) артериальной гипертонии;+
2) циркадном синдроме;
3) гипераммониемии;
4) дислипидемии;+
5) сахарном диабете.+
6. Дислипидемия при неалкогольной жировой болезни печени характеризуется
1) низким уровнем липопротеинов низкой плотности;
2) высоким уровнем триглицеридов;+
3) низким уровнем липопротеинов высокой плотности;+
4) высоким уровнем аполипопротеина В 100;+
5) высоким уровнем холестерина.
7. Для исключения поздних стадий заболевания у пациентов с НАЖБП и установления ориентировочной стадии фиброза печени рекомендуется
1) УЗИ печени;
2) КТ печени;
3) транзиентная эластометрия печени;+
4) допплерография печеночных сосудов.
8. Для коррекции гиперлипидемии у пациентов с неалкогольной жировой болезнью печени доказана эффективность
1) ниацина;
2) липостабила;
3) секвестрантов желчных кислот;
4) ингибиторов ГМК-КоА редуктазы;+
5) фибратов.
9. Для лечения инсулинорезистентности при неалкогольной жировой болезни печени возможно назначение
1) протофана;
2) новомикса;
3) генсулина;
4) метформина;
5) пиоглитазона.+
10. Для лечения нарушения толерантности к углеводам при неалкогольной жировой болезни печени рекомендовано назначение
1) метформина;+
2) новомикса;
3) генсулина;
4) протофана;
5) преднизолона.
11. Для определения активности заболевания у всех пациентов с неалкогольной жировой болезни печени для определения активности рекомендуется использование шкал
1) НАIR;
2) NAS;+
3) FIВ-4;
4) ВАRD;
5) NAFLD activity score.+
12. Для стадии стеатогепатита характерно
1) повышение уровня трансаминаз;+
2) высокий уровень липопротеинов низкой плотности;+
3) снижение уровня фибриногена;
4) гипопротеинемия;
5) повышение уровня щелочной фосфатазы.+
13. Для уменьшения выраженности стеатоза при неалкогольной жировой болезни печени требуется снижение веса тела не менее чем на
1) 11 - 15%;
2) 3 - 5%;+
3) 8 - 10%;
4) 6 - 7%;
5) 1 - 2%.
14. Для устранения некротических и воспалительных изменений в печени при стеатогепатите необходимо снижение веса не менее чем на
1) 15%;
2) 25%;
3) 20%;
4) 5%;
5) 10%.+
15. Значение индекса НОМА-1К у здоровых лиц в норме менее
1) 3,7;
2) 2,7;+
3) 3,3;
4) 4,7;
5) 4, 3.
16. К малым печеночным знакам относятся
1) телеангиэктазии;+
2) петехии;
3) экхимозы;
4) пальмарная эритема;+
5) желтушное прокрашивание кожных покровов.
17. К морфологическим критериям неалкогольной жировой болезни печени относятся
1) крупнокапельный стеатоз;+
2) баллонная дистрофия гепатоцитов;+
3) гипоплазия внутрипеченочных желчных протоков;
4) перисинусоидальный фиброз в 3-й зоне ацинуса;+
5) наличие темного пигмента в гепатоцитах и клетках Купфера.
18. К основным клиническим симптомам у пациентов с неалкогольной жировой болезни печени относятся
1) белково-энергетическая недостаточность;
2) астенический синдром;+
3) диспепсия;+
4) гепатомегалия;+
5) гипервозбудимость.
19. К развитию токсического поражения печени могут привести прием следующих препаратов
1) амиодарон;+
2) Л-карнитин;
3) ацетилсалициловая кислота;+
4) метотрексат;+
5) фенобарбитал.
20. Коморбидность при неалкогольной жировой болезни печени обусловлена
1) висцеральным ожирением;+
2) артериальной гипотонией;
3) поликистозом яичников;+
4) метаболическим синдромом;+
5) полинейропатией.+
21. Компьютерная томография печени рекомендуется для подтверждения
1) новообразований в печени;+
2) стеатогепатита;
3) фиброза печени;
4) вирусного гепатита;
5) жировой инфильтрации печени.
22. Коррекция метаболических нарушений при неалкогольной жировой болезни печени включает в себя
1) гипотензивную терапию;+
2) повышение чувствительности клеточных рецепторов к инсулину;+
3) коррекцию электролитных нарушений;
4) использование нестероидных противовоспалительных препаратов;
5) коррекцию нарушений липидного обмена.+
23. Критериями установки диагноза неалкогольной жировой болезни печени являются
1) характерные изменения биохимического анализа крови;
2) исключение других причин жировой инфильтрации печени;+
3) наличие избыточного количества жировых отложений в печени, определенное гистологическим исследованием или визуализирующими методами;+
4) наличие метаболического синдрома;
5) отрицание в анамнезе хронического употребления алкоголя в токсичных дозах.+
24. Курсовое назначение лаеннека рекомендовано пациентам с неалкогольным стеатогепатозом и
1) гипераммониемией;
2) метаболическим синдромом;
3) гиперферритинемией;+
4) гипергликемией.
25. Лаенек — это
1) статин;
2) комплекс витаминов «А», «Е», липоевой кислоты;
3) гидролизат плаценты;+
4) препарат урсодезоксихолиевой кислоты;
5) комплекс поливитаминов;
6) смесь аминокислот.
26. Метаболический синдром включает в себя
1) эндотелиальные дисфункции;+
2) нарушение липидного обмена;+
3) нарушение углеводного обмена;+
4) жировой гепатоз печени, связанный с приемом алкоголя;
5) инсулинорезистентность.+
27. Морфолиний-метил-триазолил-тиоацетат рекомендован как препарат выбора для лечения пациентов с неалкогольной жировой болезнью печени и
1) гипераммониемией;
2) сердечно-сосудистой коморбидностью;+
3) сахарным диабетом 1 типа.
28. Морфологические изменения при стеатозе печени характеризуются наличием
1) признаков фиброза;
2) баллонной дистрофии гепатоцитов;+
3) признаков цирроза в сочетании с жировой инфильтрацией печени;
4) перисинусоидального фиброза.
29. Морфологическими характеристиками стеатогепатита являются
1) балонная дистрофия гепатоцитов;
2) наличие воспалительной инфильтрации на фоне стеатоза с фиброзом;+
3) признаки цирроза в сочетании с жировой инфильтрацией печени;
4) наличие воспалительной инфильтрации на фоне стеатоза без фиброза;+
5) признаки цирроза.
30. Назначение таурина у пациентов с неалкогольной жировой болезнью печени производится при наличии
1) гипераммониемии;
2) метаболического синдрома;+
3) выраженной гиперхолестериниемии;
4) сахарного диабета 1 - 2 типа;+
5) сердечно-сосудистой коморбидности.+
31. Наибольшую диагностическую точность из непатентованных методов расчета имеет
1) индекс АРRI;
2) индекс FIВ-4;+
3) индекс стеатоза печени FLI;
4) шкала ВАRD;
5) шкала НАIR.
32. Неалкогольная жировая болезнь печени является предиктором
1) сердечно-сосудистых заболеваний;+
2) болезни Крона;
3) артериальной гипотонии;
4) гепатоцеллюлярной карциномы;+
5) злокачественных новообразований других органов.+
33. О высоком риске метаболического синдрома свидетельствует индекс массы тела более или равный
1) 5 кг/м2;
2) 25 кг/м2;+
3) 20 кг/м2;
4) 10 кг/м2;
5) 15 кг/м2.
34. О снижении белково-синтетической функции печени свидетельствуют следующие показатели
1) укорочение АЧТВ;
2) снижение уровня протромбина;+
3) снижение фибриногена;+
4) укорочение МНО;
5) снижение уровня альбумина.+
35. Орнитин у пациентов с неалкогольной жировой болезнью печени назначается при
1) выраженной гиперхолистеринемии;
2) гипераммониемии;+
3) быстро прогрессирующем фиброзе;
4) начальных стадиях стеатоза;
5) сердечно-сосудистой патологии;
6) циркадном синдроме.
36. Основным условием диагностики неалкогольной жировой болезни печени являе(ю)тся
1) избыточное содержание жира в печени по данным инструментальных и/или патологоанатомического исследований;+
2) отсутствие генетически детерменированных заболеваний;
3) морфологические признаки перисинусоидального фиброза;
4) морфологические признаки балонной дистрофии гепатоцитов;
5) отрицание в анамнезе хронического употребления алкоголя в токсичных дозах.
37. Основными ультразвуковыми признаками стеатоза печени являются
1) дистальное затухание эхосигнала;+
2) очаги гиперэхогенности с эхо-негативными дорожками;
3) обеднение сосудистого рисунка;+
4) диффузная гиперэхогенность печени;+
5) усиление сосудистого рисунка.
38. Основными факторами, определяющими прогноз пациента с неалкогольной жировой болезни печени, являются
1) стадия фиброза;+
2) характерные изменения биохимического анализа крови;
3) наличие избыточного количества жировых отложений в печени;
4) наличие признаков баллонной дистрофии гепатоцитов;
5) наличие фиброза.+
39. Предикторами высокого риска сердечно-сосудистых заболеваний у пациентов с неалкогольной жировой болезнью печени являются
1) увеличение толщины эпикардиального жира;+
2) увеличение толщины межжелудочковой перегородки;+
3) укорочение интервала QT;
4) уменьшение массы миокарда левого желудочка;
5) увеличение толщины задней стенки левого желудочка.+
40. Предположить высокий риск развития неалкогольной жировой дистрофией печени можно у следующих пациентов
1) с данными о перенесенном токсическом поражении печени;
2) перенесшего вирусный гепатит;
3) с признаками ожирения;+
4) с перенесенным лекарственным гепатитов в анамнезе;
5) с признаками метаболического синдрома.+
41. Предположить наличие фиброза у больных с жировой болезнью печени позволяют
1) индекс АРRI;+
2) шкала НАIR;
3) шкала ВАRD;+
4) индекс стеатоза печени FLI;
5) индекс FIВ-4.+
42. Предположить развитие цирроза позволяет
1) шкала ВАRD;
2) индекс стеатоза печени FLI;
3) индекс FIВ-4;
4) шкала НАIR;
5) индекс АРRI.+
43. При лечении неалкогольной жировой болезни печени доказана эффективность применения следующих растительных препаратов
1) розмарина обыкновенного;
2) зверобоя;
3) артишока;+
4) золототысячника;
5) расторопши пятнистой.+
44. При неалкогольной жировой болезни печени чаще при нарушении микробиоты определяется преобладание
1) РгоtеоЬасtеriа;+
2) Clostridium;
3) Ruminococcus;
4) Васtегоidеtеs;+
5) Bacillus.
45. При неалкогольном стеатогепатите часто отмечается
1) снижение уровня альбумина;
2) повышение уровня трансаминаз;+
3) повышение уровня прямого билирубина;
4) снижение уровня фибриногена;
5) снижение уровня холестерина.
46. При подозрении на неалкогольную жировую дистрофию печени в биохимии крови определяются следующие показатели
1) альбумин;+
2) гамма-глутаилтрансфераза;+
3) С-реактивный белок;
4) ферменты цитолиза;+
5) лактатдегидрогеназа.
47. При подозрении на неалкогольную жировую дистрофию печени проводится исследование уровня
1) прокальцитонина;
2) тромбоцитов;+
3) билирубина;+
4) протромбина;+
5) С-пептида.
48. При трансформации в цирроз наблюдаются следующие изменения в биохимическом анализе крови
1) повышение уровня протромбина;
2) преобладание значений АСТ над АЛТ;+
3) гипоальбуминемия;+
4) повышение уровня фибриногена;
5) снижение холестерина.+
49. При фиброзе печени отмечается
1) повышение уровня ламинина;+
2) повышение уровня проколлагена III типа;+
3) повышение уровня гиалуроновой кислоты;+
4) снижение уровня проколлагена IV типа;
5) снижение уровняN-терминального пептида проколлагена III.
50. Признаками атерогенной дислипидемии в биохимическом анализе крови являются
1) снижение уровня триглицеридов;
2) повышение уровня холестерина;+
3) повышение уровня липопротеинов низкой плотности;+
4) повышение уровня гаммаглутамилтрансферазы;
5) повышение уровня липопротеинов высокой плотности.
51. Принципы диетотерапии при неалкогольной жировой болезни печени включают в себя
1) ограничение простых углеводов;+
2) ограничение готовых блюд;+
3) исключение фастфуда;+
4) гипербелковую нагрузку;
5) резкое ограничение потребляемых жиров.
52. Принципы лечения неалкогольной жировой болезни печени
1) лечение окислительного стресса;+
2) высокобелковая диета;
3) коррекция метаболических нарушений;+
4) отмена гепатотоксичных препаратов;+
5) исключение из диеты углеводсодержащих продуктов.
53. Прогнозировать неалкогольную жировую болезнь печени у пациентов с морбидным ожирением позволяет
1) индекс стеатоза печени FLI;
2) индекс FIВ-4;
3) шкала НАIR;+
4) шкала ВАRD;
5) индекс АРRI.
54. Развитие неалкогольной жировой болезни печени связано с
1) перенесенным токсическим воздействием;
2) метаболическими нарушениями;+
3) перенесенным вирусным гепатитом;
4) перенесенным лекарственным гепатитом.
55. Развитие стеатоза связано
1) со снижением секреции липопротеидов очень низкой плотности;+
2) со снижением скорости в-окисления жирных кислот в митохондриях;+
3) со снижением синтеза липопротеидов высокой плотности;
4) с повышением поступления свободных жирных кислот в печень;+
5) со снижением синтеза холестерина.
56. Самым достоверным методом выявления стеатогепатита является
1) биопсия печени;+
2) транзиентная эластометрия печени;
3) оценка контролируемого параметра затухания ультразвука;
4) метод ультразвуковой эластографии сдвиговой волной (ЭСВ) с эластометрией;
5) МРТ печени.
57. Специфическая клиническая картина при неалкогольной жировой болезни печени может отсутствовать на стадиях
1) стеатогепатита;+
2) фиброза;+
3) стеатоза;+
4) цирроза.
58. Специфические изменения в биохимическом анализе крови при неалкогольной жировой болезни печени отмечаются на следующих стадиях
1) цирроза;+
2) фиброза;+
3) стеатогепатита;+
4) стеатоза.
59. Суррогатным маркером неалкогольной жировой болезни печени считается
1) шкала ВАRD;
2) индекс АРRI;
3) индекс стеатоза печени FLI;+
4) индекс FIВ-4;
5) шкала НАIR.
60. Трансформация стеатоза в стеатогепатит происходит из-за
1) повышения уровня глутатиона;
2) развития оксидативного стресса;+
3) увеличения количества супероксиддисмутазы;
4) активации цитохрома С;+
5) повышения продукции жировой тканью фактора некроза опухоли-альфа.+
61. У пациентов с метаболическим синдромом при отсутствии данных за развитие неалкогольной жировой дистрофии печени рекомендовано повторить скрининговое обследование через
1) 9 - 10 лет;
2) 1 - 2 года;
3) 6 - 8 лет;
4) 3 - 5 лет;+
5) 3 - 6 месяцев.
62. У пациентов с неалкогольной жировой болезнью печени ингибиторы ГМК-КоА редуктазы рекомендованы для
1) коррекции дислипидемии;+
2) гепатопротекции;
3) специфического лечения стеатогепатоза;
4) лечения инсулинорезистентности;
5) специфического лечения фиброза.
63. Установить стадию фиброза при неалкогольной жировой болезни печени и гепатите С позволяет
1) индекс стеатоза печени FLI;
2) шкала НАIR;
3) индекс FIВ-4;+
4) индекс АРRI;
5) шкала ВАRD.
 Ответы к тестам НМО: "Желудочковые нарушения ритма сердца: аритмии при каналопатиях"
Ответы к тестам НМО: "Желудочковые нарушения ритма сердца: аритмии при каналопатиях"
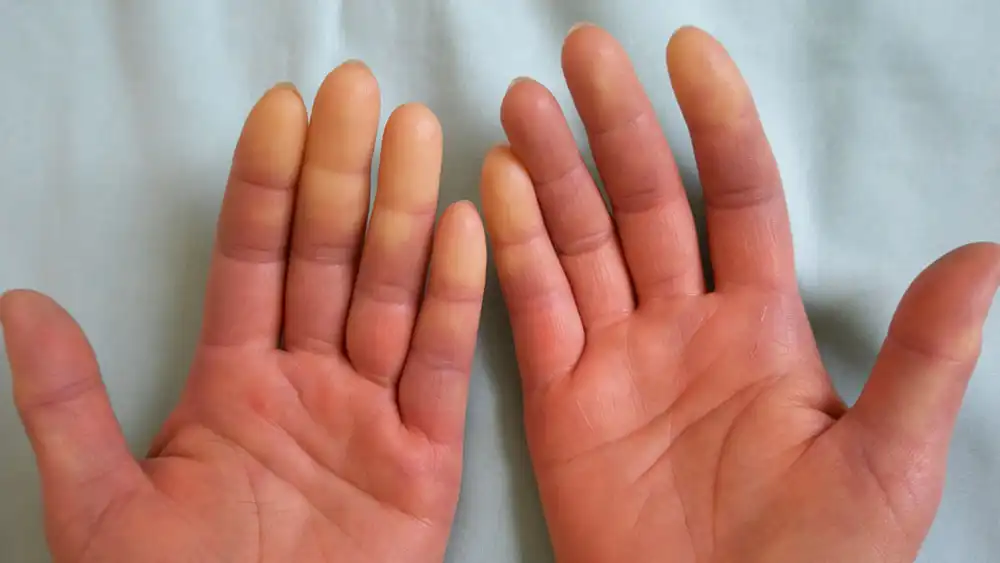 Ответы к тестам НМО: "Физиотерапия при болезни Рейно"
Ответы к тестам НМО: "Физиотерапия при болезни Рейно"