Ситуационные задачи с ответами по сестринскому делу в онкологии
Задача 1
В онкологическом отделении находится на стационарном лечении мужчина 48 лет с врачебным диагнозом “рак желудка” 4 стадии. При сестринском обследовании выявлены жалобы на рвоту, слабость, отсутствие аппетита, отвращение к мясной пище, похудание, сильные боли в эпигастральной области, отрыжку, вздутие живота. Пациент адинамичен, подавлен, вступает в контакт с трудом, замкнут, испытывает чувство страха смерти.
Объективно: Состояние тяжелое, температура 37,90С, кожные покровы бледные с землистым оттенком, больной резко истощен, при пальпации в эпигастральной области отмечаются болезненность и напряжение мышц передней брюшной стенки. Печень плотная, болезненная, бугристая, выступает на 5 см. из под края реберной дуги.
Задания:
1. Проведите первичную оценку состояния пациента, определите проблемы пациента, запланируйте независимые сестринские вмешательства, осуществите запланированный уход, проведите текущую и итоговую оценку.
2. Продемонстрируйте общение с пациентом при подготовке его к УЗИ печени и почек.
3. Окажите медицинскую услугу (выполните сестринскую манипуляцию): продемонстрируйте на фантоме технику постановки газоотводной трубки.
ЭТАЛОНЫ ОТВЕТОВ
1. Нарушены потребности: есть, пить, выделять, быть здоровым, чистым, избегать опасности, поддерживать температуру тела, спать, иметь жизненные ценности, работать. Проблемы пациента:
Настоящие: боли в эпигастральной области, слабость, отсутствие аппетита,
снижение массы тела, отрыжка, метеоризм, рвота., чувство страха смерти, опасение за
Потенциальные: ухудшение состояния пациента, связанное с развитием острой сердечно-сосудистой недостаточности, желудочным кровотечением .
Приоритетная проблема пациента: сильные боли в эпигастральной области.
2. Цели: краткосрочные и долгосрочные
У пациентауменьшится интенсивность болей со дня поступления и к моменту выписки в связи с выполнением назначений врача.
План Мотивация
1. Обеспечить пациенту покой, повышенное внимание, сочувствие Для создания психологического комфорта
2. Следить за соблюдением постельного режима Для создания физического покоя
3. Обеспечить пациенту высококалорийное, легкоусвояемое разно образное, богатое белками и
витаминами питание Для повышения аппетита, улучшения пищеварения
4. Организовать кормление пациента в постели Для снижения потери веса и для компенсации
потери белка и витаминов, для поддержания защитных сил организма
5. Помочь пациенту при физиологических отправлениях и гигиенических процедурах;
осуществлять профилактику пролежней; своевременно менять постельное и нательное белье.
Для поддержания гигиенических условий и профилактики осложнений
6. Обеспечить регулярное проветривание палаты и регулярную уборку. Для предотвращения возможных осложнений
7. Контролировать температуру, массу тела, пульс, АД, стул, внешний вид мочи. Для ранней диагностики и своевременной неотложной помощи в случае возникновения осложнений (сердечно-сосудистая недостаточность, кровотечение)
8. Оказывать неотложную помощь при рвоте и желудочном кровотечении. Для предотвращения аспирации рвотных масс
9. Выполнять назначения врача. Для эффективного лечения 10. Обучить родственников уходу за
Тяжелобольным. Для профилактики пролежней, инфекционных осложнений, аспирации рвотных масс.
Оценка: пациент отметит улучшение самочувствия, снизится интенсивность болей. Цель
1. Студент демонстрирует правильно выбранный уровень общения с пациентом
при подготовке его к УЗИ печени и почек.
2. Студент демонстрирует на фантоме технику постановки газоотводной трубки.
Задача 2
Больной М. 47 лет взят на операцию в экстренном порядке по поводу острой кишечной непроходимости. Причиной ее является злокачественная опухоль восходящего отдела ободочной кишки, суживающая просвет последней. Кроме того, опухоль прорастает в забрюшинное пространство, неподвижная.
2) на что должен обратить внимание хирург при ревизии органов брюшной полости?
3) объем оперативного пособия?
4) принципы послеоперационного введения больного?
5) у кого должен наблюдаться больной после операции?
T4N3M0 распространенность опухоли, метастазы илеотрансверзоанастомоз
антибактериальная и инфузионная терапия у онколога.
1. Baш предположительный диагноз. - Рак молочной железы
2. Маммография, УЗИ молочных желез, зон регионарного лимфооттока, печени,
органов малого таза, пункционная биопсия молочной железы и лимфоузлов с
цитологическим исследованием.
3. Дифференциальный диагноз необходимо проводить между маститом,
актиномикозом и туберкулезом.
4. При верификации диагноза - комплексное лечение: лучевая терапия, затем
мастэктомия и химиотерапия.
Задача 3
Больной C.,51 года, обратился к хирургу с жалобами на задержку прохождения твердой пищи по пищеводу в течение 2 месяцев, боли за грудиной, изжогу, тошноту. В последний месяц отмечает снижение веса на 8 кг. слабость, утомляемость. Объективно -кожные покровы бледные, тургор кожи снижен, определяются увеличенные надключичные лимфоузлы, плотноэластической консистенции. В лабораторных анализах - повышение СОЭ до 56.
1. Ваш предположительный диагноз. 2.Дополнительные методы исследования
3.Оптимальные методы лечения при данной патологии
2.Рентгеноскопия и рентгенография пищевода, эзофагоскопия с биопсией и цитологическим исследованием.
3. Хирургическое при ранних стадиях, комбинированное - при распространенном процессе.
4.Рубцовыс сужения, ахалазия пищевода, дивертикул пищевода, острый эзофагит.
Ситуационные задачи по основам травматологии.
Задача 1.
Больная в течение 6 часов находилась в развалинах дома с придавленной правой нижней конечностью бетонным перекрытием потолка. Жалобы на слабость, вялость, боли в правой нижней конечности и поясничной области.
При осмотре: кожа конечности цианотична, отечность конечности умеренная, АД 110/70, пульс 92 удара в минуту.
1. Ваш диагноз. Дать определение данной патологии.
2. Какие методы обследования необходимо выполнить?
3. Чем обусловлены боли в пояснице?
4. Степень тяжести?
- Синдром длительного сдавления. Это синдром, при котором развивается прижизненный некроз тканей, вызывающий эндотоксикоз вследствие длительной компрессии сегмента тела.
- После проведения противошоковых мероприятий необходимо провести рентгенографию костей нижней конечности, лабораторные исследования (показатели эндотоксикоза - анализы крови, мочи, биохимические анализы, реологические параметры), доплеровское сканирование сосудов нижней конечности.
- Метаболический ацидоз и поступление в кровь миоглобина, приводит к блокаде канальцев почек, нарушая реабсорбцню, а внутрисосудистое свертывание - блокирует фильтрацию. Все это приводит к растяжению капсулы почки и вызывает болевой синдром.
- Сдавление до 6 часов по длительности, соответствует 2-ой степени тяжести сдавления.
- а) наложение жгута на сдавленную конечность до ее освобождения, введение наркотических анальгетиков (догоспитальный этап), б) противошоковая, дезинтоксикациоииая терапия, экстракорпоральная детоксикация (плазмоферез), гипербарическая оксигенация.
в) при развитии гангрены конечности показана ее ампутация.
Задача 4
Больной, упал на вытянутую правую верхнюю конечность. Появилась резкая боль в правом плечевом суставе, невозможность движений в нем.
При осмотре: правая верхняя конечность находится в вынужденном положении, плечевой сустав отечен, с кровоизлияниями на коже, деформирован. Активные и пассивные движения в нем невозможны.
1. Ваш предположительный диагноз? Дать определение этой патологии.
2. Какое исследование необходимо выполнить пациенту и для чего?
3. Какие манипуляции необходимо выполнить при транспортировке этого
4. Виды обезболивания, используемые в лечении этой патологии?
- Вывих правого плеча. Это смещение суставных поверхностей относительно друг друга, исключающие активные и пассивные движения в суставе.
- Рентгенография правого плевого сустава н 2-х проекциях для исключения
переломов костей и определения соотношения костей в поврежденном суставе (характер
вывиха). - Транспортную иммобилизацию шиной Крамера, повязкой Дезо или подручными средствами и дача обезболивающих средств.
- Введение наркотических анальгетиков, местная иифильтрационная анестезия суставной капсулы, при невозможности вправления - наркоз.
- Вправление вывиха плечевой кости по Кохеру и Джанелидзе, иммобилизация конечности гипсовой лонгетой на 2 недели.
Задача 5
Больной обратился самостоятельно в травмпункт с жалобами на боли в правом предплечье. Из анамнеза известно, что 2 часа назад на правое предплечье упала металлическая труба.
При осмотре: в средней трети правого предплечья имеется деформация, болезненность при пальпации, отек, патологическая подвижность, нарушение функции конечности.
1. Ваш предварительный диагноз? Дать определение данной патологии.
2. Какое специальное исследование необходимо выполнить в данном случае и для чего?
3. Какой метод репозиции Вы предложите при переломе обеих костей предплечья?
4. Как Вы осуществите иммобилизацию конечности после репозиции?
5. Какие показания существуют к оперативному методу лечения?
Эталоны ответов.
- L Перелом обеих костей правого предплечья. Перелом — это любое нарушение целостности костной ткани.
- Рентгенографию костей правого предплечья для определения характера
перелома и соотношения костных отломков. - Репозиция аппаратом Соколовского т.к. ручная репозиция не эффективна.
- Иммобилизация осуществляется гипсовой лонгетой с захватом лучезапястного, локтевого и плечевого сустава в функциональном положении конечности.
- Оскольчатьгй перелом, неправильно сросшийся перелом с образованием ложного сустава, не срастающийся перелом, интерпозииия мягких тканей.
Задача 6
Больной доставлен в стационар с улицы, где был сбит легковой автомашиной, ударившей его бампером по ногам. Жалобы на боли в левой голени, невозможность наступить на ногу.
При осмотре; в верхней трети левой голени кровоподтек н деформация голени, отек и патологическая подвижность. При рентгенографии костей голени выявлен перелом большеберцовой и малоберцовой костей в верхней трети.
I. Как называется такой специфический перелом?
2. Чем осуществляется транспортная иммобилизация и что служит профилактикой травматического шока?
3. Возможные виды смещения костных отломков?
4. Какой вид репозиции здесь предпочтительнее?
5. Если предполагается операция, то какой вид металлоостеосинтеза Вы выберете?
- Пневмошинной, шиной Дитерихса или шиной Крамера. Профилактикой
травматического шока является как сама иммобилизация, так и введение обезболивающих
средств.
- Виды смешения по длине, по ширине, под углом, ротационное, вколоченное.
- Скелетное вытяжение с проведением спицы через пяточную кость.
- Интрамедуллярный остеосиитез большеберцовой кости гвоздем.
Задача 7
В травматологическое отделение стационара доставлен больной с жалобами на интенсивные боли в правой ноге. Известно, что больной получил травму во время падения, после которого возникли резкие боли в нижней трети правой голени. При осмотре правая нога деформирована, на внутренней поверхности голени – рана, где определяется патологическая подвижность. При попытке движения в голеностопном и коленном суставах боль резко усиливается.
- Предположительный диагноз.
- Что необходимо сделать для оказания первую помощи пациенту.
- Какое исследование необходимо выполнить для уточнения диагноз.
- Какое лечение показано больному: оперативное или консервативное?
- Какой метод исследования используется для контроля над лечением?
Медицинская сестра должна:
- знать факторы риска, клинические проявления, осложнения, профилактику заболеваний внутренних органов, обязанности сестры при выполнении лечебно-диагностических мероприятий в терапевтическом отделении;
- уметь осуществлять этапы сестринского процесса: проводить первичную сестринскую оценку, выявлять проблемы пациента, планировать сестринский уход, осуществлять запланированный уход, проводить текущую и итоговую оценку ухода;
- уметь подготовить пациента к диагностическим процедурам;
- уметь осуществлять лекарственную терапию по назначению врача;
- уметь выполнять сестринские манипуляции (оказывать медицинские услуги);
- уметь обеспечивать инфекционную безопасность пациента и персонала;
- уметь обучать пациента и семью правилам применения лекарственных средств и организации лечебного питания;
- уметь консультировать пациента (семью) по вопросам профилактики обострений заболеваний и их осложнений;
- уметь взаимодействовать в лечебной бригаде;
- уметь оказывать первую помощь;
- уметь осуществлять паллиативную помощь.
Задача 8
В пульмонологическом отделении находится пациентка С. 35 лет с диагнозом пневмония нижней доли правого легкого.
Жалобы на резкое повышение температуры, слабость, боли в правой половине грудной клетки, усиливающиеся при глубоком вдохе, кашель, одышку, выделение мокроты ржавого цвета. Заболела после переохлаждения. В домашних условиях принимала жаропонижающие препараты, но состояние быстро ухудшалось. Пациентка подавлена, в контакт вступает с трудом, выражает опасения за возможность остаться без работы.
Объективно: состояние тяжелое, температура 39,5 0 С. Лицо гиперемировано, на губах герпес. ЧДД 32 в мин. Правая половина грудной клетки отстает в акте дыхания, голосовое дрожание в нижних отделах правого легкого усилено, при перкуссии там же притупление, при аускультации крепитирующие хрипы. Пульс 110 уд./мин., ритмичный, слабого наполнения. АД 100/65 мм рт. ст., тоны сердца приглушены.
Задания
- Определите проблемы пациентки; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
- Проведите инструктаж пациентки по сбору мокроты для исследования на бак. посев с определением чувствительности микрофлоры к антибактериальным препаратам и обучите пациентку правилам пользования карманной плевательницей.
- Продемонстрируйте технику оксигенотерапии с применением носового катетера на фантоме.
Эталон ответа
Настоящие: одышка, лихорадка, боль в грудной клетке, слабость, кашель с выделением мокроты.
Потенциальные: риск развития тяжелой дыхательной недостаточности, сердечно-сосудистой недостаточности, плеврита, легочного кровотечения, абсцедирования.
Приоритетные проблемы: лихорадка.
Краткосрочная цель: снижение температуры тела в течение 3-5 дней.
Долгосрочная цель: поддерживание в норме температуры тела к моменту выписки.
План | Мотивация |
1. Измерять температуру тела каждые 2-3 часа. | Контроль за температурой тела для ранней диагностики осложнений и оказания соответствующей помощи больному. |
2. Согреть больную (теплые грелки к ногам, тепло укрыть больную, дать теплый сладкий чай). | Осуществляется в период падения температуры для согревания больной, уменьшения теплоотдачи. |
3. Обеспечить витаминизированное питье (соки, теплый чай с лимоном, черной смородиной, настоем шиповника). | Для снижения интоксикации. |
4. Орошать слизистую рта и губ водой, смазывать вазелиновым маслом, 20% р-ром буры в глицерине трещины на губах. | Для ликвидации сухости слизистой рта и губ. |
5. Постоянно наблюдать за больной при бреде и галлюцинациях, сопровождающих повышение температуры. | Для предупреждения травм. |
6. Измерять АД и пульс, частоту дыхания. | Для ранней диагностики тяжелой дыхательной и сердечной недостаточности. |
7. Обеспечить смену нательного и постельного белья, туалет кожи. | Для предупреждения нарушений выделительной функции кожи, профилактики пролежней. |
8. Положить пузырь со льдом или холодный компресс на шею и голову при гипертермии. | Для снижения отечности мозга, предупреждения нарушений сознания, судорог и других осложнений со стороны ЦНС. |
9. При критическом понижении температуры: - приподнять ножной конец кровати, убрать подушку; - вызвать врача; - обложить теплыми грелками, укрыть, дать теплый чай; - приготовить 10% р-р кофеина, 10% р-р сульфокамфокаина; - сменить белье, протереть насухо. | Для профилактики острой сосудистой недостаточности. |
Оценка: через 3-5 дней при правильном ведении температура больного снизилась без осложнений, цель достигнута.
Студент демонстрирует инструктаж больной о сборе мокроты для исследования. Студент обучает пациентку, как пользоваться карманной плевательницей.
Студент демонстрирует технику проведения оксигенотерапии на муляже в соответствии с алгоритмом действий.
Задача 9
В пульмонологическом отделении находится на лечении пациент Т. 68 лет c диагнозом пневмония.
Жалобы на выраженную слабость, головную боль, кашель с отделением большого количества зловонной гнойной мокроты, однократно отмечал примесь крови в мокроте.
Пациент лечился самостоятельно дома около 10 дней, принимал аспирин, анальгин. Вчера к вечеру состояние ухудшилось, поднялась температура до 40 0 С с ознобом, к утру упала до 36 0 С с обильным потоотделением. За ночь 3 раза менял рубашку. Усилился кашель, появилась обильная гнойная мокрота. Больной заторможен, на вопросы отвечает с усилием, безразличен к окружающим.
Объективно: при перкуссии справа под лопаткой определяется участок притупления перкуторного звука. Дыхание амфорическое, выслушиваются крупнопузырчатые влажные хрипы.
Рентгенологические данные: в нижней доле правого легкого интенсивная инфильтративная тень, в центре которой определяется полость с горизонтальным уровнем жидкости.
Общий анализ крови: ускоренная СОЭ, лейкоцитоз со сдвигом лейкоформулы влево.
- Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
- Обучите пациента технике проведения постурального дренажа и элементам дыхательной гимнастики, направленной на стимуляцию отхождения мокроты.
- Продемонстрируйте технику разведения и в/м введения бензилпенициллина натриевой соли.
Эталон ответа
Настоящие: лихорадка, кашель со зловонной мокротой, беспокойство по поводу исхода заболевания.
Потенциальные: ухудшение состояния пациента, связанные с развитием осложнений, кровотечение, дыхательная недостаточность.
Приоритетная проблема: кашель с обильной гнойной мокротой.
Краткосрочная цель: улучшение отхождения мокроты к концу недели.
Долгосрочная цель: пациент не будет предъявлять жалоб на кашель со зловонной мокротой к моменту выписки.
План | Мотивация |
1. Обеспечение пациента плевательницей с притертой крышкой, заполненной на 1/3 дез. раствором. | Для сбора мокроты с гигиенической целью. |
2. Создание пациенту удобного положения в постели (постуральный дренаж). | Для облегчения дыхания и лучшего отхождения мокроты. |
3. Обучение пациента правильному поведению при кашле. | Для активного участия пациента в процессе выздоровления. |
4. Обучение пациента дыхательной гимнастике, направленной на стимуляцию кашля. | Для улучшения кровообращения и отхождения мокроты. |
5. Контроль за выполнением пациентом комплекса дыхательных упражнений. | Для эффективной микроциркуляции в легочной ткани. |
6. Обеспечение доступа свежего воздуха путем проветривания палаты. | Для улучшения аэрации легких, обогащения воздуха кислородом. |
7. Проведение беседы с родственниками об обеспечении питания пациента с высоким содержанием белка, витаминов и микроэлементов. | Для компенсации потери белка и повышения защитных сил организма. |
8. Наблюдение за внешним видом и состоянием пациента: измерение АД, ЧДД, пульса, температуры тела. | Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений. |
Оценка: пациент отмечает значительное облегчение, кашель уменьшился, мокрота к моменту выписки исчезла. Цель достигнута.
Студент обучает пациента технике постурального дренажа.
Студент демонстрирует технику разведения и в/м введения бензилпенициллина натриевой соли.
Задача 10
Пациент 38 лет находится на стационарном лечении в пульмонологическом отделении с диагнозом экссудативный плеврит.
Жалобы на повышение температуры, одышку, боль и чувство тяжести в грудной клетке справа, сухой кашель, общую слабость, головную боль, нарушение сна. Считает себя больным 2 недели, ухудшение наступило в последние 2 дня: усилилась одышка, температура повысилась до 39 0 С, с ознобом и проливным потом. В окружающем пространстве ориентируется адекватно. Тревожен, депрессивен, жалуется на чувство страха, плохой сон. В контакт вступает с трудом, не верит в успех лечения, выражает опасение за свое здоровье.
Объективно: сознание ясное, состояние тяжелое, больной лежит на правом боку. Кожные покровы чистые, бледные, влажные, цианоз носогубного треугольника. Дыхание поверхностное, ЧДД 40 в мин, правая половина грудной клетки отстает в акте дыхания.
Перкуторно ниже третьего ребра на задней поверхности грудной клетки определяется тупость. При аускультации дыхание справа не проводится. Пульс 120 уд./мин. АД 100/50 мм рт. ст.
Рентгенологически - справа ниже третьего ребра интенсивное затемнение с верхней косой границей, со смещением органов средостения влево.
- Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
- Объясните пациенту необходимость проведения плевральной пункции и проведите беседу, направленную на создание психологического комфорта и уверенности пациента в благополучном исходе заболевания.
- Соберите набор для проведения плевральной пункции.
Задача 11
В стационар поступил пациент 60 лет с диагнозом “Обострение хронического обструктивного заболевания легких на фоне бронхолегочной инфекции”.
Осуществляя первичную оценку состояния пациента, сестра выявила: жалобы на кашель с отделением густой, трудно отделяющейся слизисто-гнойной мокротой, похудание, повышение температуры тела до 38,6 градусов. Пациент привык сплевывать мокроту в носовой платок, который кладет под подушку. Раньше, пока была жива жена, стационарное лечение не проводилось. Близких не имеет. Не общителен по характеру.
Объективно: состояние тяжелое, кожные покровы бледные, влажные, акроцианоз, подкожно-жировая клетчатка развита слабо, ЧДД 26 в минуту, дышит сквозь сомкнутые губы, в акте дыхания участвуют дополнительные мышцы, выдох удлинен, пульс 110 в минуту удовлетворительного наполнения, АД 140/90 мм рт.ст.
- Режим постельный.
- Оксациллин по 1,0 4 раза в сутки в/м
- Осуществите первичную сестринскую оценку и выявите нарушенные потребности пациента.
- Выявите проблемы, поставьте цели, составьте план.
- Объясните пациенту правила сбора мокроты на микрофлору и чувствительность ее к антибиотикам.
- Продемонстрируйте на муляже технику внутримышечного введения оксациллина.
Примерный эталон ответа:
1. Источниками первичной информации для сестры являются история болезни и беседа с пациентом в соответствии с принятой моделью сестринского процесса, в данном случае моделью В. Хендерсон.
У пациента нарушены потребности: в дыхании, в питании, в поддержании адекватной температуры тела, в движении, в ощущении безопасности и др.
№ | Проблема | Цель | Вмешательства | Периодичность |
1. | Не пользуется плевательницей. | Научить пользоваться плевательницей. | 1.Провести беседу с пациентом, как пользоваться плевательницей, на 1/3 заполненной дезраствором. | Контролировать действия пациента ежедневно. |
2. | Дефицит самообслуживания. | Дефицит компенсирован. | 1.Оказывать необходимое содействие в осуществлении личной гигиены. | Ежедневно по мере необходимости. |
3. | Риск образования пролежней. | Пролежней не будет. | 1.Рассказать о том, что такое пролежни и какова вероятность их развития в данном случае, а также, как этого избежать. 2.Напоминать пациенту каждые 15 минут менять положение тела. 3.Ночью помогать сменить положение тела каждые два часа. 4.Выдать поролоновые прокладки, объяснив, как ими пользоваться. | Ежедневно. |
- Студент доступно и грамотно объяснит пациенту, как собрать мокроту на общий анализ.
4. Студент демонстрирует на муляже технику внутримышечного введения оксациллина с указанием мест чередования инъекций в соответствии с алгоритмом манипуляции.
Задача 12
В терапевтическое отделение больницы поступил пациент Н., 35 лет с диагнозом: “Крупозная пневмония нижней доли левого легкого. Тяжелое течение.”
Осуществляя первичную оценку состояния пациента, сестра выявила: Болен 3 дня, жалуется на колющую боль в левой половине грудной клетки, кашель с отделением слизисто-гнойной мокроты, одышку, головную боль, слабость, повышение температуры тела до 39 град.
Пациент курит по пачке сигарет в день. Разумеется, слышал, что это вредно, но конкретной информации о воздействии на легкие и другие органы не имеет. В настоящее время очень хочет курить, но не может, т.к. сразу же начинается кашель, что вызывает боль в левом боку (пробовал пока был дома). С его слов когда-то бросал курить, но выдержал всего два дня, т.к. резко снизилось настроение и ухудшилось самочувствие.
Объективно: состояние средней тяжести, сознание ясное, отмечается гиперемия кожных покровов. На губах герпес. Температура 39,5 град, ЧДД 26 в минуту, пульс 100 в минуту, ритмичный, малого наполнения, АД 110/60 мм рт.ст.
Из листа назначений:
- Постельный режим.
- Анализ мокроты на микрофлору и чувствительность ее к антибиотикам.
- Ампициллин 0,5х4 раза в день в/м.
- Осуществите первичную оценку состояния пациента и выявите нарушенные потребности.
- Выявите проблемы, поставьте цели, составьте план сестринского вмешательства.
- Объясните пациенту правила сбора мокроты на микрофлору и чувствительность ее к антибиотикам.
- Продемонстрируйте на муляже технику в/м введения 0,5 г. ампициллина в соответствии с алгоритмом манипуляции.
Примерный эталон ответа:
1. Источниками первичной информации для сестры являются история болезни и беседа с пациентом в соответствии с принятой моделью сестринского процесса, в данном случае моделью В. Хендерсон.
У пациента нарушены потребности: в дыхании, в поддержании адекватной температуры тела, в поддержании личной гигиены и заботиться о своей внешности, способность обеспечить свою безопасность, трудиться, знать, как укрепить здоровье.
№ | Проблема | Цель | Вмешательства | Периодичность |
1. | Дефицит самообслуживания. | Дефицит самообслуживания компенсирован. | 1. Оказывать необходимое содействие в осуществлении гигиенических мероприятий. 2. Оказывать необходимое содействие при приеме пищи. 3. Оказывать необходимое содействие при переодевании. | Ежедневно по мере необходимости. |
2. | Отсутствие конкретных сведений о вредном влиянии табачного дыма на легкие и другие органы. | Имеет необходимую информацию. | Провести цикл бесед о вредном влиянии курения: 1. Влияние курения на дыхательную систему. 2. Влияние курения на иммунитет. 3 Влияние курения на эрекцию. 4. Влияние курения на головной мозг. | Ежедневно, после прекращения лихорадки. |
3. | Не знает альтернативных способов прекращения курения. | Знает альтернативные способы прекращения курения. | 1.Провести цикл бесед о программе малых шагов. 2.Перечислить другие методы. | Ежедневно после прекращения лихорадки. |
Студент грамотно и доступно объяснит пациенту как собрать мокроту на микрофлору и чувствительность ее к антибиотикам.
4. Студент демонстрирует на муляже технику внутримышечной инъекции ампициллина согласно алгоритму манипуляции.
Задача 13
Пациент А., 70 лет рождения, поступил в клинику на обследование. Предварительный диагноз: “Центральный рак правого легкого.” Осуществляя первичную оценку состояния пациента, сестра выявила: жалобы на кашель с отделением мокроты слизистого характера, резкую слабость, постоянные боли в грудной клетке справа, усиливающиеся при кашле и физической нагрузке, периодическое повышение температура тела до субфебрильных цифр. Фон настроения снижен. Говорит, что скоро умрет. Считает, что у него рак. Дома курил по две пачки сигарет в день. В настоящее время курит не более 6 сигарет в день. К пациенту ежедневно приходит жена, чтобы оказывать содействие в уходе, по вечерам очень часто навещает дочь.
Объективно: состояние пациента тяжелое. Кожные покровы бледные. Подкожно-жировая клетчатка развита слабо. Температура тела 36,9, ЧДД 26 в минуту, пульс 92 в минуту удовлетворительных качеств, АД 120/70 мм рт.ст. Пациент адинамичен.
Из листа назначений:
- Постельный режим.
- Раствор 2% пантопона 1,0 мл в/м при болях.
- Осуществите первичную сестринскую оценку и выявите нарушенные потребности пациента.
- Выявите проблемы, поставьте цели, составьте план решения проблем.
- Объясните пациенту и его жене правила подготовки и ход проведения бронхоскопии.
- Продемонстрируйте на муляже технику в/м введения 2% пантопона 1,0 мл в соответствии с алгоритмом манипуляции.
Примерный эталон ответа:
1. Источниками первичной информации для сестры являются история болезни и беседа с пациентом в соответствии с принятой моделью сестринского процесса, в данном случае моделью В. Хендерсон.
У пациента нарушены потребности: в дыхании, в питании, в поддержании адекватной температуры тела, в поддержании личной гигиены и заботиться о своей внешности, одеваться и раздеваться и способности обеспечить свою безопасность.
№ | Проблема | Цель | Вмешательства | Периодичность |
1. | Дефицит самообслуживания. | Дефицит самообслуживания компенсирован | 1. Оказывать необходимое содействие в осуществлении гигиенических мероприятий. 2. Оказывать необходимое содействие при приеме пищи. 3. Оказывать необходимое содействие при одевании и раздевании. | Ежедневно по мере необходимости. |
2. | Пациент находится в состоянии депрессии (стадия переживания потери). | Не дать депресси углубиться. | 1. Рассказать близким о стадиях переживания потери. 2. Просить читать пациенту рекомендованную книгу (юмористического, жизнеутверждающего, религиозного или мистического содержания в зависимости от склонностей и миропонимания пациента). 3. Вспоминать забавные смешные случаи из жизни, листать семейные альбомы, рассказывать о событиях в семье. | Ежедневно. |
3. | Риск образования пролежней. | Пролежней не будет. | 4. Каждые 15 минут побуждать пациента к смене положения тела. 5. В ночное время менять положение тела раз в два часа. 6. Следить, чтобы на простыне не было крошек, и она была хорошо натянута. 7. После гигиенической обработки кожных покровов с помощью воды и мыла, смазывать участки над костными выступами античептическим кремом. | Ежедневно. |
3. Студент грамотно и доступно объяснит пациенту правила подготовки и необходимость проведения бронхоскопии.
4. Студент демонстрирует на муляже технику внутримышечной инъекции пантопона в соответствии с алгоритмом манипуляции.
Задача 14
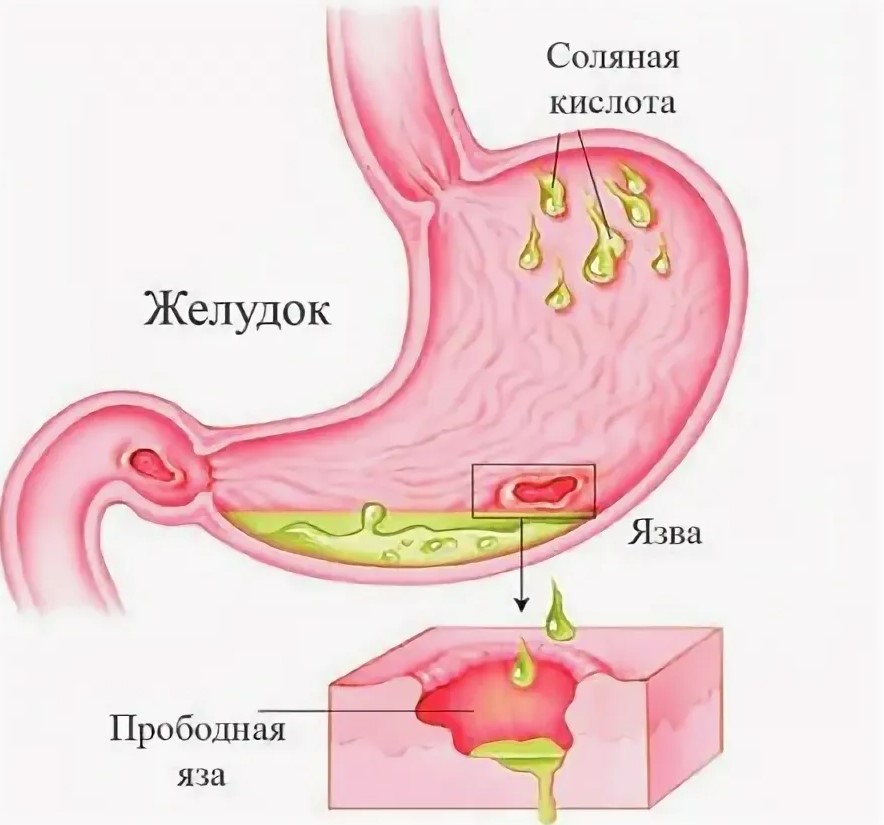
Пациент 28 лет находится на стационарном лечении в гастроэнтерологическом отделении с диагнозом “Язвенная болезнь желудка, впервые выявленная”.
Осуществляя первичную оценку состояния пациента, сестра выявила: жалобы на сильные боли в эпигастральной области, возникающие через 30-60 минут после еды, отрыжку воздухом, иногда пищей, утомляемость, трудности при засыпании. Курит по пачке сигарет в день. Разумеется, слышал, что это вредно, но конкретной информации о воздействии на желудок и другие органы не имеет. Тревожен. Общителен. Холост.
Хотел бы знать о заболевании, основных принципах лечения заболевания, т.к. обеспокоен большим количеством лекарственных препаратов, которые предложено принимать.
В плане обследования:
- ЭГДС с биопсией.
- Исследование желудочной секреции.
- Осуществите первичную сестринскую оценку и выявите нарушенные потребности пациента.
- Выявите проблемы, поставьте цели, составьте план решения проблем.
- Объясните пациенту, как правильно подготовиться к эзофагогастродуоденоскопии и желудочному зондированию и назовите ожидаемые ощущения во время названных исследований.
- Продемонстрируйте технику желудочного зондирования тонким зондом.
Смотрите также: