ПМ 02 "Лечебная деятельность" МДК 02.02. "Лечение пациентов хирургического профиля"



1. Приготовление шариков, салфеток, тампонов и турунд
Показания- для приготовления стерильного материала, используемого при операциях и перевязках.
Необходимый материал - гигроскопическая марля.
Основное правило складывания перевязочного материала - обязательное подворачивание краев марли внутрь для предотвращения попадания мелких ниточек в рану
Последовательность действий:
1. Для приготовления малых, средних, больших шариков, готовят кусочки марли размером 6x7 см, 11x12 см, 17x17 см.
2. Кусочки марли складывают пополам, обертывают вокруг указательного пальца, образуют кулек, внутрь которого заворачивают свободные концы.
3. Шарики складывают в марлевые мешочки по 50 шт.
Для приготовления больших, средних, малых салфеток готовят куски марли размером 20x25, 30x40, 60x40 см.
1. Края нарезанной марли завертывают внутрь, складывают вдвое по длине и ширине.
2. Салфетки складывают по 10 штук - связываются полоской марли.
Для приготовления тампонов берут кусок марли длиной 5 м, дважды складывают продольно. Полученные 4 слоя марли разрезают поперечно на куски длиной: 20, 30, 50 см.
2. Закладка материала в бикс.
Оснащение.Бикс, хлопчатобумажная пеленка, перевязочный материал, стандартные индикаторы стерильности, клеенчатая этикетка.
1. Застелите бикс хлопчатобумажной пеленкой так, чтобы края ее свободно свисали наружу бикса.
2. Положите неплотно вертикально перевязочный материал, чтобы потом его легко было достать, не нарушая порядка укладки.
3. Поместите между материалом индикатор стерильности.
4. Накройте краями пеленки материал и сверху также положите индикатор стерильности.
5. Закройте плотно крышку бикса, боковые отверстия откройте.
6. На этикетке укажите отделение, вид укладки, дату.
7. Отправьте бикс в ЦСО в специально выделенном промаркированном хлопчатобумажном мешке и передайте его соответствующему лицу для стерилизации.
Нужно тщательно заделывать перевязочный материал для операционных блоков. Вопрос размеров марлевых салфеток, их количество согласуются с заведующим отделением и старшей операционной медицинской сестрой. В операционных, где осуществляются полостные операции, обязательно необходимо в биксы закладывать фиксированный перевязочный материал.
Виды закладки материала в биксы:
1. Универсальная. В бикс помещают различный материал (инструментарий, операционное белье, перевязочный материал), предназначенный для небольшой по объему операции (аппендэктомия, грыжесечение и др.); укладывают послойно, а в каждом слое секторами.
1-й слой – салфетки для рук, халат, маска, ватные шарики.
2-й слой – простыни, полотенца
3-й слой – салфетки, тампоны, шарики.
2. Целенаправленная. Комплект разнородных изделий (инструментарий, операционное белье, перевязочный материал) для выполнения какой-либо конкретной процедуры, операции, например, набор для аппендэктомии, набор для абдоминальной пункции и т.д.;
3. Видовая. В бикс укладывают какой-то один вид перевязочного материала или белья, например, халаты, простыни, салфетки. Комплект однородных изделий в стерилизационной коробке или инструментальные наборы в лотках в многослойной упаковке (полупростыня, креппированная бумага).
Все предметы укладывают рыхло для свободного прохода пара внутрь барабана. К ручке крышки прикрепляют этикетки с указанием даты стерилизации и фамилии ответственного лица, проводящего стерилизацию.
3. Обработка рук 0,5% хлоргексидина
Используют 0,5% спиртовой раствор (50 мл 20% раствора хлоргексидина на 2 л 70% раствора спирта).
Приготовление раствора:
На 500 мл 70% спирта берут 12,5 мл 20% раствора хлоргексидина (готовится в разведении 1:40). Можно пользоваться также 1% водным раствором гибитана. Для чего 20% раствор хлоргексидина разводят дистиллированной водой из расчета 1:20.
В этом случае руки моют в тазу салфеткой в течение 3 мин, после чего вытирают насухо стерильным полотенцем.
Последовательность:
1. Руки моют под теплой проточной водой с мылом двумя губками до появления белоснежной пены по 5 минут.
2. Осушают руки стерильным полотенцем.
3. В течение 2 - 3 минут протирают руки 0,5% спиртовым раствором хлоргексидина с помощью влажной салфетки.
4. Надевания стерильного халата, маски, перчаток.
Техника одевания стерильного халата
После обработки рук медицинская сестра открывает крышку бикса, используя ножную педаль, убеждается в том, что материал является стерильным (изменился цвет индикатора). Взяв халат, осторожно разворачивает его и, держа вытянутой левой рукой за край ворота, надевает на правую руку. Затем правой рукой берет за левый край ворота и надевает его на левую руку и одевает халат, вытянув руки вперед и вверх. Завязав тесемки на руках, операционная сестра приступает к надеванию стерильных перчаток. Помощники завязывает тесемки со стороны спины.
Операционная сестра достает стерильный халат и разворачивает его таким образом, чтобы лицевая сторона была обращена к сестре, но не касалась его. Держать халат следует у ворота за плечевые швы так, чтобы руки сестры были прикрыты халатом. Затем сестра надевает на руки хирурга развернутый халат и завязывает завязки на руках хирурга. Помощники со стороны спины завязывают тесемки халата.
Техника одевания стерильной маски
После обработки рук антисептиком операционная сестра или хирург достает стерильную маску из бикса, захватывает за края тесемки и прикладывает ее к лицу. Помощник, располагаясь позади, берет тесемки так, чтобы не касаться стерильных рук сестры или хирурга и, проводя их поверх ушей, завязывает. Аналогичным способом завязываются и нижние тесемки маски.
Техника надевания стерильных перчаток
Помощники операционной сестрыразворачивают упаковку с перчатками. Операционная сестра стерильными руками достает одну перчатку и, не касаясь всей поверхности перчаток, левой рукой держит только за отворот перчатки. Правую руку с сомкнутыми пальцами вводят в перчатку, при этом, разомкнув пальцы правой руки, натяните перчатки на пальцы, не нарушая ее отворота. В такой же последовательности оденьте и перчатку на левую руку. После того, как перчатки, одеты их обрабатывают тампоном, смоченным спиртом.
Для того, чтобы легче было надеть перчатки руки предварительно обрабатывают стерильным тальком или стерильным вазелиновым маслом.
5. Составление наборов инструментов для первичной хирургической обработки раны (ПХО раны)
1. Стерильные марлевые шарики, салфетки, тампоны.
2. Флаконы с 70% раствором спирта, 1% раствором йодоната, 0,25% раствор новокаина, клеол, фурациллин.
3. Цапки для укрепления операционного белья.
4. Скальпели: остроконечные или брюшистые.
5. Пинцеты: хирургические, анатомические, лапчатые.
6. Зажимы кровоостанавливающие с нарезкой / прямые и изогнутые/ и зубчатые Кохера и Бильрота.
7. Ножницы Купера.
8. Ножницы изогнутые Рихтера, прямые.
9. Крючки: острые трех зубчатые.
10. Крючки Фарабефа.
11. Крючки Лангенбека.
12. Игла Дешана лигатурная.
13. Лопатка Буяльского.
14. Зонд желобоватый.
15. Зонд пуговчатый.
16. Зонд Кохера.
17. Острая ложечка Фолькмана.
18. Корнцанги прямой и изогнутый.
19. Иглодержатели.
20. Иглы режущие и круглые кишечные.
21. Кусачки Листона.
22. Кусачки Люэра.
23. Распаторы.
24. Пила – ножовка.
25. Долото прямое и изогнутое.
26. Молоток.
27. Шприцы и иглы к ним разных размеров.
6. Составление наборов инструментов для трепанации черепа
1 – Скальпель брюшистый.
2 – Резекционный нож Брауна.
3 – Распаторы Фарабефа (прямой и изогнутый).
4 – Кусачки Дальгрена.
5 – Элеватор.
6 – Трепан с шаровидными фрезами вверху и копьевидными фрезами внизу.
7 – Пила проволочная Джигли (Джильи) – Оливеркрона с ручками – держателями
8 – Проводник Поленова.
7. Составление наборов инструментов для скелетного вытяжения.
Оснащение: стерильные перчатки, кожный антисептик, растворы фурациллина, перекиси водорода, бинты, липкий пластырь, шприцы, инъекционные иглы, пинцет анатомический-2, скоба «Цито» с набором ключей, зажимы Бильрота-4, пинцет хирургический-2, спицы Киршнера, ручная дрель (электродрель ), фиксаторы спиц-2, корнцанг-2, тросик, грузы, общий хирургический инструментарий, шина Белера.
8. Составление наборов инструментов для аппендэктомии
- Корнцанги
- Ножницы: Купера, хирургические с одним острым концом
- Скальпели: брюшистый, остроконечный
- Лигатурная игла Дешана
- Пинцеты: хирургические, анатомические, лапчатые
- Крючки Фарабефа
- Крючки 3 - 4-х зубые, тупые
- Зажимы: Кохера, Бильрота, «Москит»
- Иглодержатель
- Иглы хирургические: 3-х гранные, режущие, круглые
- Зажимы Микулича
1 - шприц и инъекционные иглы; 2 - скальпель большой, маленький и однозубый крючок; 3 - крючки; 4 - ножницы; 5 - пинцет; 6 - ранорасширитель Труссо; 7 - кровоостанавливающие зажимы прямые и изогнутые; 8 - иглодержатель и игла; 9 - трахеотомические трубки.
Инструменты для резекции ребра.
Общий набор (без кишечных игл).
- реберный распатор Фарабефа;
- реберный распатор Лангенбека;
- реберный распатор Дуайена;
- реберные ножницы Дуайена;
- кусачки Купера;
- кусачки Люэра;
- кусачки Листона;
- шприцы 10- и 20-граммовые для пробной пункции плевральной полости и иглы к ним — 4.
10. Cоставления набора инструментов для лапаротомии
1 - реечный ранорасширитель по Госсе;
2 – ранорасширитель Коллина;
3 - ранорасширитель хирургический (зеркало) по Кохеру;
4 - шпатель Ревердена.
11. Составления набора инструментов для торакотомии
- Корнцанг
- Цапки бельевые
- Скальпели остроконечный; брюшистый
- Кровоостанавливающие зажимы Бильрота; Кохера;
- «москит»
- Ножницы тупоконечные прямые; изогнутые по плоскости; изогнутые по ребру; полостные Оганесяна
- Пинцеты хирургические; анатомические
- Крючки зубчатые Фолькмана; пластинчатые Фарабефа
- Механические ранорасширители Госсе; Борфорда; Томсона
- Зонды
- Пластинчатый Т-образный ретрактор
- Кусачки реберные Штиля-Гирца
- Кусачки реберные с двойной передачей Зауэрбруха
- Кусачки костные Листона
- Распатор реберный Дуайена: правый; левый
- Реберный распатор-элеватор Александера
- Ретрактор легочный Семба
- Стягиватель ребер Бейли
- Иглодержатель Гегара с длинными ручками
- Зажим бронхиальный Сарота
- Зажим бронхиальный Ли
- Зажим на легкое Дюваля
- Иглы колющие; режущие
1. споласкивание инструментов под проточной водой в течении 30 минут,
2. замачивание в моющем растворе при полном погружении на 15 минут при температуре 15°,
3. мойка в моющем растворе при помощи ватно-марлевого тампона,
4. споласкивание под проточной водой 0,5 мин, затем под дистиллированной водой также 30 секун,
5. сушка в сухожаровом шкафу при температуре 180°, экспозиция в течении 1 часа.
13. Проведение инструментальной перевязки
1.Удобно усадить или уложить пациента так, чтобы был хороший доступ к ране, объяснить суть манипуляции. 2. Обработать руки, надеть перчатки и обработать их. 3. Нестерильными ножницами рассечь старую повязку и удалить ее с помощью нестерильного пинцета. Если повязка присохла к ране, ее следует отслоить шариком, смоченным 3% раствором перекиси водорода. Удалить старый дренаж. 4. Обработать кожу вокруг раны раствором антисептика (йодонат, спиртсодержащие антисептики) от края раны к периферии, используя стерильный пинцет и перевязочный материал. 5. Поменять пинцет. Промыть рану раствором антисептика (перекись водорода 3%, фурацилин, смесь фурацилина и перекиси водорода 1:1 и др.). 6. Исследовать рану с помощью зонда или зажима (при наличии гнойной раны). 7. Ввести дренаж в рану (по показаниям). 8. Закрыть рану стерильной марлевой салфеткой. 9. Фиксировать повязку лейкопластырем или бинтовой повязкой. 10. Убрать инструменты и обработать перчатки перед следующей перевязкой.
14. Подачу инструментов врачу
Инструменты хирургу подает операционная сестра (фельдшер). Существуют три способа подачи инструментов.
1. В руки хирургу. Способ удобен для хирурга, так как он в этом случае не отвлекается от работы в ране. Удобен он и для операционной сестры, так как на инструментальном столе легче соблюдать асептику, потому что она одна прикасается к нему.
2. Подача на столик. Способ удобен для операционной сестры, так как хирург сам берет нужный инструмент со столика в нужный момент операции. Сестра в этом случае только следит за наличием инструментов, их готовностью к работе и соблюдением асептики. Но хирург при этом отвлекается на поиск инструмента на столике. Такой способ может применяться при гнойных операциях, когда есть опасность инфицировать руки сестры и перенести инфекцию на большой стерильный стол.
3. Комбинированный. Способ представляет собой сочетание первых двух способов. Он является самым распространенным. В самый сложный момент операции инструмент хирургу подается в руку, а в менее сложный он сам берет со столика готовый к работе инструмент.
При подаче инструментов корнцангом (при опасности инфицировать руки) операционная сестра должна быть уверена, что инструмент захвачен прочно: это требует у нее наличия определенных навыков, так как подать инструмент корнцангом сложнее. Если сестра подает инструмент рукой, то она не должна дотрагиваться до той части инструмента, который будет касаться раны.
Скальпель подается рукояткой к хирургу, лезвием к себе. Острая часть лезвия повернута вверх. Само лезвие находится в пальцах сестры между слоями маленькой стерильной салфетки, как между листами книжечки. Это предупреждает случайную травму перчаток и пальцев сестры.
Ножницы и зажимы, острые крючки подаются в закрытом виде кольцами к хирургу.
Пинцеты подаются раздвоенными концами к себе.
Заряженный иглодержатель подается кольцами к хирургу так, чтобы он мог этой же рукой взять и длинный конец шовного материала. Операционная сестра может держать пинцетом длинный конец нити.
Иглодержатель не кладется на инструментальный столик острием иглы вниз, чтобы не проколоть стерильные простыни и не расстерилизоваться.
15.Снятие узловых швов, зарядка иглодержателя
1.Снять повязку пинцетом и сбросить.
2.Проверить рану и оценить возможность снятия узловых швов.
3.Сосчитайте количество швов, которые нужно снять.
4.Обработать послеоперационную рану промокательными движениями раствором антисептикадважды (широко, узко) меняя салфетки или тупферы.
5.Захватить анатомическим пинцетом узел шва и слегка приподнять его.
6.Обрезать ножницами или шовными кусачками нить под узелком, как можно ближе к коже, на границе белого участка нити.
7.Осторожно, без чрезмерного усилия, потянуть за шов пинцетом и удалить нить из тканей. Лежащая на поверхности часть нити при вытягивании не должна попасть под кожу, чтобы не вызвать инфицирования раны.
8.Удаленную нить положить на марлевую салфетку.
9.Проверить целостность раны, при ее зиянии спросить совета у врача: возможно надо будет снять не все швы.
10.Сосчитать число снятых швов, проследить, чтобы шовный материал не остался в коже.
11.Обработать рану антисептиком.
12.Наложить на рану стерильную салфетку.
13.Закрепить салфетку одним из способов: (клеол, лейкопластырь, мягкая бинтовая повязка).
Зарядка иглодержателя-Оснащение: пинцет анатомический, иглодержатель, игла, ножницы, шовный материал. Если манипуляция проводится не в операционной, необходим еще и стерильный лоток.
Последовательность действий:
1. Если наложение швов производится в перевязочной, то необходимо обработать руки и надеть стерильные перчатки.
2. Взять иглодержатель в левую руку так, чтобы первый палец был в одном кольце, а третий и четвертый – в другом.
3. Взять в правую руку анатомический пинцет и захватить им иглу.
4. Расположить иглу в клюве иглодержателя так, чтобы острый ее конец был слева от иглодержателя и обращен к заряжающему, а сама игла была на 2-3 мм ниже кончика зажимной части иглодержателя (клюва). Справа от иглодержателя должна быть 1/3 иглы с ушком. Зажать иглу в иглодержателе.
5. При помощи анатомического пинцета захватить лигатуру за кончик и фиксировать второй ее конец на плечике иглодержателя вторым пальцем левой кисти. Длина нити должна быть не более 20-25 см.
6. Обернуть нить вокруг клюва иглодержателя и направить ее в ушко иглы (от себя) слегка надавливая на пружинку. При этом один конец нити должен быть длиннее другого в 3-4 раза.
7. Освободить нижний фиксированный конец нити и при помощи пинцета перенести его за иглодержатель.
8. Развернуть иглодержатель кольцами от себя и подать его хирургу. Свисающий конец нити необходимо придерживать пинцетом, не позволяя ему опускаться на кожу.
16. Введение ПСС, АС
Экстренная профилактика путем ревакцинации АС. АС вводят в количестве 0,5 мл в соответствии с инструкцией к препарату. Если позволяет локализация раны, предпочтительно вводить АС-анатоксин в регион ее расположения путем подкожного обкалывания.
Активно — пассивная профилактика столбняка. АС вводят в количестве 1 мл, в соответствии с инструкцией к препарату. Одновременно в другой участок тела вводят ПСЧИ 250 МЕ внутримышечно, при отсутствии ПСЧИ вводят 3000 МЕ ПСС.
17. Наложения повязок при ожогах и отморожениях
- Тщательно вымойте руки и подготовьте стерильные материалы (бинт, лоскут ткани, марлю) для повязки. Использование грязных перевязочных материалов опасно, так как может спровоцировать инфекционное заражение раны.
- Внимательно осмотрите обожженный участок, необходимо определить степень ожога. Только после этого можно принимать решение о самостоятельном оказании первой помощи или обращении в больницу. Не стоит забывать, что рана ожогового характера не зависимо от ее размеров и локализации очень серьезная, и без правильного лечения может привести к серьезным осложнениям.
- Если есть какая-либо противоожоговая, антисептическая или обезболивающая мазь, то ее необходимо нанести на кожу перед наложением бинта. Это снизит болезненные ощущения и поможет быстрее восстановиться после травмы, обеспечив защиту от микробов.
- Аккуратно перевяжите травмированную область, стараясь не причинять болезненных ощущений пострадавшему.
- Пациент должен расположиться в удобной для него позе.
- Положить на имеющуюся рану стерильную салфетку.
- Взять помазок, намочить его в клеол и аккуратно тонким слоем обработать кожу вокруг салфетки.
- Спустя две минуты, когда клеол подсохнет, на стерильную салфетку необходимо положить марлевую салфетку (одного слоя будет достаточно), ее края должны выступать на два-три сантиметра за территорию перевязочного материала.
- Салфетку натянуть, прижать плотно к коже, намазать клеолом и обрезать края.
19. Наложение пращевидной повязки
-на рану после обработки наложить стерильную салфетку
-центральную часть бинта приложить к салфетке
-концы бинта перекрестить (нижние - наверх, верхние - вниз)
-при повязке на нос верхние концы закрепить на затылке, нижние на темени
-при повязке на голову нижние концы закрепить на лбу, верхние – в области подбородка.
20. Наложение повязки «Чепец»
-отрезать от бинта завязку длиной около метра
-расположить ее серединой на темени впереди ушных раковин, концы удерживать руками больного или помощника
-сделать закрепляющий тур вокруг головы на уровне лба и затылка
-продолжить его и дойти до завязки
-бинт обернуть вокруг завязки и вести по затылку до завязки с другой стороны
-снова обернуть бинт вокруг головы и вести его дальше по лобной области несколько выше закрепляющего тура
-повторными турами бинта полностью закрыть волосистую часть головы
-бинт привязать к одной из сторон завязки, а ее завязать под подбородком.
21. Наложение повязки «Уздечка»

Приготовить: бинт шириной 10 см, ножницы, лейкопластырь.
Алгоритм действий:
1. Усадить пациента лицом к себе, успокоить, объяснить ход предстоящей манипуляции.
2. Взять начало бинта в левую руку, головку бинта – в правую.
3. Сделать закрепляющий тур бинта циркулярным типом через лобную и затылочную область головы.
4. Продолжать вести через затылок на подбородок и далее через затылочную область закрепляющий тур вокруг головы.
5. Опустить бинт на затылок, затем вести бинт вокруг подбородка, щек, лобной части головы и далее – через затылок закрепляющий тур вокруг головы.
6. Повторить туры бинта, идущие на подбородок и вокруг лица.
7. Закончить бинтование закрепляющими турами вокруг головы.
8. Зафиксировать конец бинта на лобной части головы раневой поверхности.
22. Наложение повязки на один глаз
Оснащение: бинт шириной 10 см.
Последовательность действий:
- Усадить пациента лицом к себе, успокоить, объяснить ход предстоящей манипуляции.
- Бинтовать левый глаз слева направо, правый — справа налево.
- Взять начало бинта в левую руку, головку бинта в правую.
- Приложить бинт к лобной части головы.
- Сделать закрепляющий тур бинта вокруг лобной и затылочной области головы.
- Опустить бинт от затылка под мочку уха, далее через щеку вверх, закрывая этим ходом больной глаз.
- Сделать закрепляющий тур бинта вокруг лобной и затылочной области головы.
- Чередовать ходы бинта на глаз и вокруг головы.
- Зафиксировать повязку, разрезав конец бинта и завязав на узел (с другой стороны от поврежденного глаза).

23. Наложение повязки на оба глаза
Оснащение: бинт шириной 10 см. Последовательность действий:
- Усадить пациента лицом к себе, успокоить, объяснить ход предстоящей манипуляции.
- Взять начало бинта в левую руку, головку бинта - в правую.
- Приложить бинт к лобной части головы. Бинтовать слева направо.
- Сделать закрепляющий тур бинта вокруг лобной и затылочной области головы.
- Опустить бинт от затылка под мочку уха, далее через щеку вверх, закрывая этим ходом левый глаз.
- Сделать закрепляющий тур бинта вокруг лобной и затылочной области головы.
- Вести бинт с затылочной на лобную область головы, правый глаз, под мочку уха, на затылок.
- Сделать закрепляющий тур бинта вокруг лобной и затылочной области головы.
- Зафиксировать повязку, разрезав конец бинта и завязав на узел на лобной части головы.

- для этой повязки лучше использовать широкий бинт (10 см)
- при наложении повязки на правую молочную железу головка бинта находится в правой руке и туры бинта ведут слева направо, а при наложении повязки на левую железу – делают все в зеркальном отображении;
- бинт фиксируют циркулярным туром вокруг грудной клетки под молочной железой;
- дойдя до железы, бинтом охватывают нижнюю и внутреннюю ее части и ведут бинт на противоположное плечо и по спине проводят его в подмышечной ямке (2,4,6);
- охватывают нижнюю и внешнюю части железы (3,5,7) и проводят фиксирующий тур бинта (8);
- повторяя предыдущие туры бинта постепенно закрывая молочную железу.
25. Наложение лейкопластырных повязок
1.Пинцетом взять стерильный шарик.
2.Смочить его йодонатом.
3.Обработать края раны
4.Вторым пинцетом взять с лотка салфетку и приложить ее к ране.
5.Поверх салфетки наложить полоски лейкопластыря (параллельно или крестообразно) и приклеить их с обеих сторон к коже.
26.Наложение крестообразной повязки на затылок

1. Провести обработку раны, наложить стерильную салфетку (при наличии раны).
2. Закрепляющие туры наложить вокруг головы на уровне лба.
3. Затем необходимо вести бинт выше и сзади левого уха на затылок и шею.
4. Далее необходимо обойти бинтом шею справа и спереди.
5. Выйти на затылок слева внизу и перекрестить предыдущий ход бинта.
6. Вести бинт вверх через темя и затылок на лоб.
7. Совершить, таким образом, несколько восьмиобразных оборотов, перекрывая каждый предыдущий тур на 2/3 ширины, закрыть рану в области шеи и затылка,
8. Закрепляющий тур бинта наложить вокруг головы.
27. Наложение колосовидной повязки на плечо

1. Усадить пациента лицом к себе, успокоить, объяснить ход предстоящей манипуляции.
2. Взять начало бинта в левую руку, головку бинта—в правую.
3. Опустить конечность вдоль туловища.
4. Приложить бинт к верхней трети плеча (правая рука бинтуется слева направо, левая — справа налево).
5. Сделать два закрепляющих тура бинта вокруг верхней трети плеча.
6. Вести бинт с плеча на спину, в здоровую подмышечную впадину, на грудь и снова — на плечо.
7. Обвести бинт вокруг плеча, закрывая каждый предыдущий тур на 2/3 ширины бинта.
8. Повторять ходы бинта, поднимаясь с плеча к плечевому суставу, пока не закроется вся раневая поверхность.
9. Зафиксировать повязку.
28. Наложения «черепашьей» повязки на локтевой сустав
1. Сходящаяся «черепашья» повязка для фиксации локтевого сустава
-конечность согнуть в локтевом суставе под углом 90 градусов
-закрепляющие туры в количестве 2-3 провести вокруг верхней трети предплечья
-бинтом косо пересечь сгибательную поверхность локтевого сустава и перевести его на нижнюю треть плеча
-сделать горизонтальный тур вокруг плеча
-последующие горизонтальные туры на плече и предплечье накладывать друг на друга, постепенно сближая после восьмиобразных перекрестов над сгибательной поверхностью локтевого сустава
-повязку закончить круговым бинтованием в области локтевого сустава, зафиксировать.
2. Расходящаяся «ЧЕРЕПАШЬЯ» повязка для фиксации перевязочного материала
-наложить закрепляющий тур в области локтевого сустава
-последующие туры накладывать расходящимися с перекрестом в области сгибательной поверхности локтевого сустава, закрывая нижнюю треть плеча и верхнюю треть предплечья
-закрепить повязку в верхней трети предплечья
Аналогичные повязки накладывать на коленный сустав.
29. Наложение окклюзионной повязки на грудную клетку
Оснащение: бинт шириной 15 см., 4булавки
Последовательность действий
-отрезать полосу бинта длиной около 2 метров
-положить ее на надплечье так, чтобы один конец был спереди, а другой – сзади
-круговыми восходящими ходами бинта с перекрытием подлежащих туров на ½ ширины забинтовать грудную клетку до подмышечной впадины поверх свисающей полосы бинта
-конец бинта закрепить к повязке булавкой
-свободные концы свисающего из-под повязки бинта завязать на противоположном надплечье
-фиксировать «портупею» к верхнему краю повязки булавками.
30.Наложение повязки на культю
Ширина бинта – 10-14 см.
Техника наложения возвращающейся повязки
Бинтование начинают закрепляющими круговыми турами в верхней трети пострадавшего сегмента конечности. Затем удерживают бинт первым пальцем левой руки и делают перегиб на передней поверхности культи. Ход бинта ведут в продольном направлении через торцевую частью культи на заднюю поверхность. Каждый продольный ход бинта закрепляют круговым ходом. Выполняют перегиб бинта на задней поверхности культи ближе к торцевой части и ход бинта возвращают на переднюю поверхность. Каждый возвращающийся тур фиксируют спиральными ходами бинта от торцевой части культи.
Если культя имеет выраженную конусовидную форму, то повязка получается более прочной, когда второй возвращающийся ход бинта проходит перпендикулярно первому и перекрещивается на торце культи с первым возвращающимся туром под прямым углом. Третий возвращающийся ход следует проводить в промежутке между первым и вторым.
Возвращающиеся ходы бинта повторяют до тех пор, пока культя не будет надежно забинтована.
 Возвращающаяся повязка на культю бедра
Возвращающаяся повязка на культю бедраВозвращающаяся повязка на культю предплечья. Повязка начинается круговыми турами в нижней трети плеча, для предупреждения соскальзывания повязки. Затем ход бинта ведут на культю предплечья и накладывают возвращающуюся повязку. Бинтование завершают круговыми турами в нижней трети плеча.

Возвращающаяся повязка на культю предплечья
Возвращающаяся повязка на культю плеча. Повязка начинается круговыми турами в верхней трети культи плеча. Затем накладывают возвращающуюся повязку, которую перед завершением укрепляют ходами колосовидной повязки на плечевой сустав. Завершают повязку круговыми турами в верхней трети плеча.

Возвращающаяся повязка на культю плеча
Возвращающаяся повязка на культю голени. Повязка начинается круговыми турами в верхней трети голени. Затем накладывают возвращающуюся повязку, которую укрепляют восьмиобразными ходами повязки на коленный сустав. Завершают повязку круговыми турами в верхней трети голени.
Возвращающаяся повязка на культю бедра. Повязка начинается круговыми турами в верхней трети бедра. Затем накладывают возвращающуюся повязку, которую укрепляют ходами колосовидной повязки на тазобедренный сустав. Завершают повязку круговыми турами в области таза.
Косыночная повязка на культю бедра. Середину косынки укладывают на торец культи, верхушку заворачивают на переднюю поверхность культи, а основание и концы косынки – на заднюю поверхность. Концы косынки обводят вокруг верхней трети бедра, формируя повязку, связывают на передней поверхности и фиксируют к узлу верхушку.

Косыночная повязка на культю бедра
Аналогично накладываются косыночные повязки на культи плеча, предплечья и голени.
31. Наложение повязки «Дезо»
Оснащение: бинт шириной 15 см. и более
Последовательность действий
- в подмышечную впадину на стороне повреждения вложить ватно-марлевый валик
-предплечье согнуть в локтевом суставе под прямым углом
-предплечье перевести на эпигастральную область
-закрепляющий тур провести вокруг туловища к больной руке, плотно прижимая им плечо к грудной клетке
-далее в подмышечную впадину здоровой стороны по передней поверхности груди косо на надплечье больной стороны
-оттуда спустить бинт по задней поверхности больного плеча под локоть
-затем обогнуть локтевой сустав и поддерживать предплечье, направляя бинт по наружной поверхности предплечья к кисти
-бинтом фиксировать кисть, оставляя свободными указательный и большой пальцы
-далее тур вести в здоровую подмышечную впадину, затем - по задней поверхности грудной клетки косо на больное надплечье
-по передней поверхности больного надплечья под локоть, обогнуть предплечье
-далее по задней поверхности грудной клетки в подмышечную область здоровой стороны перейти на циркулярный тур
-вновь повторить предыдущие туры до полной фиксации плеча. Для этого необходимо 7-8 повторяющихся туров
-фиксировать повязку на циркулярном туре.
32. Наложение 8-образной повязки на голеностопный сустав

- Взять бинт и сделать циркулярный закрепляющий ход выше лодыжек.
- Провести бинт наискось через тыл стопы.
- Сделать циркулярный тур вокруг стопы.
- Направить бинт косо вверх по тыльной поверхности стопы.
- Обвести циркулярно голень.
- Повторить 8-образные ходы до полного закрытия области.
- Закрепить бинт вокруг лодыжки. Для бинтования стопы применяется повязка с захватом пальцев.
Техника манипуляции:
- Возьмите узкий бинт, ножницы;
- наложите 2-3 циркулярных тура вокруг кисти;
- направьте бинт косо по тыльной поверхности кисти к ногтевой фаланге больного пальца;
- закройте ногтевую фалангу возвращающимся ходом бинта;
- ведите бинт спиральными турами от ногтевой фаланги к основанию пальца;
- направьте ход бинта на тыльную поверхность кисти косо, к лучезапястному суставу со стороны большого пальца;
- закрепите бинт циркулярным ходом выше лучезапястного сустава.

Виды повязок на руке
34. Наложение повязки «Варежка»
Оснащение: бинт шириной 7-10 см.
Последовательность действий
-фиксирующий тур наложить на область лучезапястного сустава
-далее бинт перегнуть и вести по тыльной стороне кисти до кончиков пальцев
-затем по ладонной стороне до нижней трети предплечья, перегнуть
-несколькими такими возвращающимися турами полностью закрыть пальцы
-повязку закончить спиральными восходящими оборотами бинта от пальцев на кисть и закрепить на предплечье фиксирующим туром.
35. Наложение повязки на один палец
Приготовьте: бинт, шириной 5 см, не менее 2,5 метров, ножницы.
- Усадить пациента лицом к себе, предплечье со стороны травмированной кисти уложить на столик, кисть свободно свисает.
- Успокоить, объяснить ход предстоящей манипуляции.
- Взять начало бинта в левую руку, головку бинта- в правую.
![]()
- Приложить бинт к лучезапястному суставу.
- Сделай 2 закрепляющих круговых ходов вокруг запястья.
- Вести бинт с лучезапястного сустава по тылу кисти к основанию бинтуемого пальца.
- Бинтовать спиральными ходами палец в направлении от основания к кончику пальца и далее от кончика пальца к основанию.
- Перевести бинт через тыл кисти (у основания пальца переход на кисть крестообразным ходом) к лучезапястному суставу.
- Закрепить повязку на лучезапястном суставе двумя закрепляющими турами.
- разрезать конец бинта и завязать концы на узел.
36. Пользование индивидуальным перевязочным пакетом
Пакет перевязочный индивидуальный стерильный (ППИ) предназначен для оказания само- и взаимопомощи на месте ранения. Пакет состоит из бинта и двух прошитых ватно-марлевых подушечек, сложенных в два раза. Одна из подушечек укреплена на бинте неподвижно, другую можно легко перемещать. Пакет упакован в две оболочки: наружную прорезиненную, и внутреннюю бумажную (пергамент в три слоя). В складках бумажной оболочки находится английская булавка. Содержимое пакета стерильно.
Порядок вскрытия пакета перевязочного индивидуального (рис. 1):
- Наружную оболочку разрывают по имеющемуся надрезу.
- Извлекают булавку и перевязочный материал, упакованный в бумажную оболочку.
- Бумажную оболочку снимают с помощью разрезной нитки.
- Повязку разворачивают таким образом, чтобы не касаться руками тех поверхностей ватно-марлевых подушечек, которые будут прилегать к ране. Ватно-марлевые подушечки берут руками только со стороны прошитой цветными нитками.
 Рис. 1. Индивидуальный перевязочный пакет и порядок его вскрытия: а – порядок вскрытия пакета; б – пакет в развернутом виде; 1 – неподвижная подушечка; 2 – подвижная подушечка; 3 – бинт; 4 – начало бинта; 5 – головка бинта; 6 – цветные нитки.
Рис. 1. Индивидуальный перевязочный пакет и порядок его вскрытия: а – порядок вскрытия пакета; б – пакет в развернутом виде; 1 – неподвижная подушечка; 2 – подвижная подушечка; 3 – бинт; 4 – начало бинта; 5 – головка бинта; 6 – цветные нитки.Применение пакета перевязочного индивидуального для оказания первой помощи:
- Если повязку накладывают на одну рану, вторую подушечку следует уложить поверх первой (рис. б).
- Если повязку накладывают на две раны, то подвижную подушечку отодвигают от неподвижной на такое расстояние, чтобы можно было закрыть обе раны (рис. а).
- Подушечки удерживают на ранах с помощью бинта.
- Конец бинта закрепляют булавкой на поверхности повязки или завязывают.
- Наружную прорезиненную оболочку ППИ применяют для наложения окклюзионной повязки при проникающем ранении грудной клетки.

37. Наложение косыночной повязки
Для этой цели применяют треугольной формы кусок какого-либо перевязочного материала (марля, бязь и т. д.). Наиболее длинная сторона такой повязки называется основанием косынки, угол, лежащий напротив нее,— верхушкой два другие угла — концами.

Косынку часто применяют для подвешивания руки при повреждении ее или ключицы. Середину косынки кладут под согнутое под прямым углом предплечье; верхушка косынки направлена к локтю. Концы косынки завязывают на шее. Верхушку, обводя ею локоть сзади наперед, расправляют и прикрепляют булавкой к передней части повязки

При перевязке головы основание косынки кладут на область затылка, верхушку опускают на лицо, концы завязывают на лбу, верхушку загибают через завязанные концы и закрепляют булавкой.


Повязка на плечо из двух и одной косынки.

При косыночной повязке молочной железы основание ее располагают под молочной железой, верхушку направляют к надплечью больной стороны сзади, один конец на другое надплечье спереди, а другой — в подмышечную впадину больной стороны. Два конца и верхушку косынки завязывают на спине.

Косыночную повязку тазобедренного сустава накладывают из двух косынок. Одну косынку (свернутую) завязывают вокруг туловища в виде пояса. Верхушку другой закрепляют за косынку-пояс, ее основанием закрывают тазобедренный сустав, концы обертывают вокруг бедра и завязывают.

При наложении косыночной повязки «плавки» верхушку направляют через промежность, основанием закрывают живот, а концы направляют назад и связывают там вместе с верхушкой.Косыночная повязка "плавки": а- вид спереди; б- вид сзади.

Косыночная повязка на ягодичную область. Повязку на ягодицы накладывают по типу повязки «плавки», но верхушку и оба конца косынки завязывают спереди.

Косыночная повязка на стопу. При косыночной повязке на стопу середину косынки кладут на подошвенную поверхность стопы, верхушку заворачивают за пальцы на тыл, концы заворачивают и завязывают выше лодыжек, а верхушку закрепляют над связанными концами.
38. Проба гипса
- Гипс и воду в соотношении 1:1 смешивают и изготовляют шарик; через 7-10 минут он должен затвердеть и не разбиваться при падении из высоты 1м.
- Готовится гипсовая кашка из смеси гипса с водой консистенции жидкой сметаны, которую размазывают тонким слоем на блюдце, при этом доброкачественный гипс отвердевает через 5-6 минут; при прижатии пальцем гипс не должен раздавливаться и на его поверхности не должна выступать влага.
- Накладывают на кисть или предплечье изготовленную из 2-3 слоев нагипсованного и смоченного водой бинта лонгету: доброкачественный гипс отвердевает через 5-7 минут, и при снятии с руки такая шина не крошится, сохраняя предоставленную ей форму.
- Гипс насыпают в металлическую посуду и подогревают на электрической плитке. Над гипсом держат зеркальце. Если зеркальце запотело - из гипса выделяется водяной пар. Такой гипс для использования непригоден, ибо содержит влагу.
- Небольшую часть гипса смешать с водой и определить запах гипса. Если гипс имеет запах тухлых яиц - он выделяет сероводород и не пригодный к использованию.
- При сжимании гипсового порошка в кулак он должен свободно проходить между пальцами и при разжимании кулака на ладони должно оставаться незначительное количество гипса. При такой пробе он считается пригодным для использования.
39. Приготовление, замачивание, отжимание гипсовых лонгет
- Измеряют длину поврежденной части тела, на которую необходимо наложить гипсовую повязку. На клеенке в соответствии с этой длиной раскатывают приготовленный гипсовый бинт (соответствующей ширины), накладывая друг на друга 6-8 слоев.
- Приготовление и наложение гипсовых повязок производится в перевязочной или в гипсовальной комнате.
- Гипсовальная комната должна быть сухой, светлой, довольно просторной, с хорошим отоплением и вентиляцией. Стены покрашены масляной краской, пол покрыт плиткой или линолеумом. Требования к ней такие же, как и к операционной. Уборка в ней производится по надобности.
Для снятия гипсовых повязок используется специальный инструментарий: ножницы для гипса, электропила, кусачки Вольфа, расширитель. В процессе снятия гипсовой повязки иммобилизированная часть тела должна оставаться неподвижной. Гипс снимается постепенно с участием больного.
1. Положение больного во время снятия повязки должно быть удобным.
2. В процессе снятия гипсовой повязки иммобилизированная часть тела должна оставаться неподвижной, поэтому данную процедуру удобнее выполнять с ассистентом.
З. Все время необходимо следить за состоянием больного.
4. Больной должен находиться в таком положении, чтобы он мог, насколько это возможно, видеть действия врача.
5. Выбор инструмент для снятия гипса зависит от многих факторов.
Слишком тесную гипсовую повязку или повязку без подкладки надо снимать
с помощью кусачек. Для гипсовых повязок с подкладкой удобнее пользоваться электропилой. У детей гипсовые повязки лучше снимать кусачками.
6. Перед снятием гипсовой повязки необходимо объяснить больному смысл манипуляции и показать инструменты.
7. Гипс надо снимать постепенно, не спеша, разговаривая с больным и вовлекая его в сотрудничество.
8. Размер используемых ножниц зависит от толщины гипсовой повязки и ее местоположения.
9. Перед тем, как разрезать гипс, лучше нарисовать на гипсовой повязке линию планируемого разреза, которая должна последовательно огибать все места, где кости проходят достаточно близко к поверхности тела (мыщелки, костные отломки и т.д.), раны.
10. Нижнюю браншу ножниц или кусачек надо заводить под край гипсовой повязки параллельно ее поверхности. Кончик бранши не должен давить ни на кожу, ни на гипс.
11. Для предупреждения ранения кожи элеватором или пинцетом следует приподнимать края повязки.
12. После каждых 4-6 движений нужно вынимать инструмент из разреза и очищать бранши.
13. Не следует ставить бранши под острым углом по отношению к поверхности тела.
14. При длинных разрезах лучше начать новый разрез с другого конца гипсовой повязки навстречу первому.
15. После снятия повязки конечность следует омыть теплой водой с мылом губкой.
41. Приготовление шины Белера.
Показания: травмы нижних конечностей, варикозное расширение вен, тромбофлебит, состояние
после операций на нижних конечностях.
Материальное обеспечение:
1.Шина Белера.
2.Матерчатое полотно с завязками.
Ход работы:
1.Уложить на шину Белера матерчатое полотно.
2.Завязками натянуть полотно.
3.Завязать завязки.
42. Уход за скелетным вытяжением и аппаратом Илизарова
1. Поднимаем резинки, убираем шарики-штанишки.
2. Чистым стерильным шариком, смоченным в спирте (хлоргексидине) протираем места входа-выхода спиц. Если есть возможность и навык делать это пинцетом. Руки в любом случае стерильные, обработанные спиртом.
3. Одеваем на спицы чистые шарики-штанишки, смоченные спиртом (хлоргексидином).
4. Закрываем резинками.
5. Смачивать шарики спиртом 3-4-5 раз в день. Для экономии набираете спирт или хлоргексидин в шприц и дозировано смачиваете шарики.
6. При правильной обработке корки вокруг спиц образовываться не будут. Если корки образовались, их срывать нельзя, нужно их отмачивать
7. Менять шарики 1 раз в 7-10 дней.
43. Перекладывание травматологических больных, пользование функциональной кроватью, профилактика пролежней
44. Приготовление набора инструментов для анестезии переломов
При переломах костей конечностей репозицию отломков, а также транспортировку пострадавшего производят под местной анестезией. С этой целью используют 1—2 % раствор новокаина. Производят анестезию кожи над местом перелома и проводят иглу в область перелома до соприкосновения с отломком.
Признаком правильного положения иглы является появление крови. Раствор новокаина вводят в гематому в количестве 20—40 мл в зависимости от толщины кости. Анестезия наступает через 5—10 мин, после чего можно приступить к шунтированию или репозиции отломков и наложению гипсовой повязки. При переломах ребер производят паравертебральную проводниковую или межреберную анестезию 1 % раствором новокаина.
51. Определение годности крови во флаконе к переливанию
Кровь пригодная к переливанию:
1. Доброкачественная кровь имеет светло-соломенный цвет верхнего слоя плазмы, нижний слой – форменные элементы крови, между ними должна быть четко выраженная узкая граница (ровная линия) серого цвета из лейкоцитов и тромбоцитов.
2. Правильность паспортизации (этикетка с номером, датой заготовки, обозначением группы и резус – фактора, наименованием консерванта, ФИО донора, наименование учреждения заготовителя, подпись врача, штамп о проверке на ВИЧ, сифилис и вирусный гепатит).
3. Срок хранения (максимальный срок хранения крови – 21 день).
4. Герметичность упаковки (целостность). Никакие следы нарушения целостности недопустимы.
5. Режим хранения крови (перегревание, замерзание).
52. Определение группы крови и резус-фактора цоликлонами
- Наносят на пластину или планшет индивидуальными пипетками цоликлоны анти-А, анти-В и анти-АВ по одной большой капле (0,1 мл) под соответствующими надписями.
- Рядом с каплями антител наносят по одной маленькой капле исследуемой крови (0,01 — 0,03 мл).
- Смешивают кровь с реагентом, покачивая планшет.
- Наблюдают за ходом реакции с цоликлонами визуально при легком покачивании планшета в течение 3 минут. Агглютинация эритроцитов с цоликлонами обычно наступает в первые 3 — 5 секунд, но наблюдение следует вести 3 минуты ввиду более позднего появления агглютинации с эритроцитами, содержащими слабые разновидности антигенов А или В.
- Результат реакции в каждой капле может быть положительным или отрицательным. Положительный результат выражается в агглютинации (склеивании) эритроцитов. Агтлютинаты видны в виде мелких красных агретатов, быстро смешивающихся в крупные хлопья. При отрицательной реакции капля остается равномерно окрашенной в красный цвет, агглютинаты в ней не обнаруживаются.

53. Определение группы крови и резус-фактора стандартными сыворотками
Определение резус-фактора. На дно сухой пробирки наносят 1 большую каплю универсального реагента анти-резус, затем добавляют такую же каплю исследуемой крови. После встряхивания пробирки производят перемешивание сыворотки анти-резус и крови в течение 5 минут по стенкам пробирки, после чего добавляют 5 — 7 мл физиологического раствора. Наличие агглютинации свидетельствует о присутствии резус-фактора.
54. Постановка пробы на совместимость с 33% полиглюкином
1. Для исследования берут пробирку (центрифужную или любую другую, вместимостью не менее 10 мл). Пробирку маркируют, для чего указывают Ф.И.О. и группу крови реципиента, и Ф.И.О донора, номер контейнера с кровью.
2. Из пробирки с исследуемой кровью реципиента осторожно берут пипеткой сыворотку и вносят 2 капли (100 мкл) на дно пробирки.
3. Из сегмента трубки пластикового мешка с трансфузионной средой, которая приготовлена для трансфузии именно этому больному, берут одну каплю (50 мкл) донорских эритроцитов вносят в эту же пробирку, добавляют 1 каплю (50 мкл) 33% раствора полиглюкина.
4. Содержимое пробирки перемешивают путём встряхивания и затем медленно поворачивают по оси, наклоняя почти до горизонтального положения так, чтобы содержимое растекалось по ее стенкам. Эту процедуру выполняют в течение пяти минут.
5. Через пять минут в пробирку добавляют по 3-5 мл физ. раствора. Содержимое пробирок перемешивают 2-3-кратным перевертыванием пробирок (не встряхивая!)
Трактовка результатов реакции:
результат учитывают, просматривая пробирки на свет невооружённым глазом или через лупу.
Если в пробирке наблюдается агглютинация в виде взвеси мелких или крупных красных комочков на фоне просветлённой или полностью обесцвеченной жидкости, значит, кровь донора не совместима с кровью реципиента. Переливать нельзя!
Если в пробирке равномерно окрашенная, слегка опалесцирующая жидкость без признаков агглютинации эритроцитов — это значит, что кровь донора совместима с кровью реципиента в отношении антигенов системы Резус и другими клинически значимыми системами.
55. Постановка биологической пробы на совместимость
- Перелить струйно 10-15 мл крови или кровезаменителей внутривенно;
- Закрыть систему на 3 минуты;
- Оценить состояние пациента;
- Перелить струйно 10-15 мл крови или кровезаменителей внутривенно;
- Закрыть систему на 3 минуты;
- Оценить состояние пациента;
- Перелить струйно 10-15 мл крови или кровезаменителей внутривенно;
- Оценить состояние пациента.
56. Уход за подключичным катетером
57. Составление набора инструментов для абдоминальной пункции
- Катетер 16G, стерильные шприцы.
- Дезинфекционное средство.
- Местный анестетик (например, скандикаин 1 %).
- Стерильные салфетки, пластырь.
- Лабораторные пробирки (для микробиологических, биохимических и цитологических исследований).
1. Бикс с простынею, пеленкой, марлевой маской, хирургическими перчатками, перевязочным материалом (шарики, салфетки)
2. Внутривенный катетер (диаметром 0,6/1,0/1,4) с заглушкой и проводником
3. Игла для пункционной катетеризации вен
4. Шприц 10 мл
5. Иглы инъекционные (подкожные, внутривенные)
6. Раствор новокаина 0,25-0,5%- 100 мл
7. Раствор хлорида натрия 0,9%
8. Раствор гепарина (5000 ЕД в 1 мл)
9. Раствор йодоната

10. Спирт 70%
11. Ножницы
12. Пинцет
13. Лейкопластырь
59. Пальцевое прижатие артерий,
60. Наложение резинового жгута,
61. Наложение механического жгута,
62. Наложение зажима на сосуд,
63. Наложение давящей повязки,
66. Наложение транспортных шин: Крамера, Дитерихса, пневмотических, воротника Шанса.
1. Шину необходимо наложить так, чтобы она надежно иммобилизировала два соседних с местом повреждения сустава (выше и ниже повреждения), а при некоторых повреждениях и три сустава (при переломе бедра или плеча),
2. При иммобилизации конечностей желательно придать физиологически правильное положение.
3. При закрытых переломах (особенно нижних конечностей) необходимо произвести легкое и осторожное вытяжение поврежденной конечности по оси, которое следует продолжать до окончания наложения иммобилизирующей повязки.
4. При открытых переломах, когда из раны выступают наружу отломки кости, при оказании первой помощи вправлять их не следует. Наложив стерильную повязку, конечность без предварительного подтягивания и вправления отломков фиксируют в том положении, в каком она находится.
5. С пострадавшего не следует снимать одежду и обувь, так как это может причинить ему лишнюю боль. Кроме того, одежда, оставленная на пострадавшем, обычно служит в области повреждения дополнительной прокладкой для шин.
6. Нельзя накладывать жесткую шину непосредственно на голое тело. Предварительно ее необходимо выстлать мягкой подкладкой (ватой, полотенцем, сеном и т.д.). Нужно следить за тем, чтобы концы шин не врезались в кожу и не сдавливали кровеносные сосуды или нервы, проходящие вблизи костей, а также за тем, чтобы кожа не была сдавлена в тех местах, где имеются костные выступы.
7. При всех открытых повреждениях, прежде чем приступить к иммобилизации, нужно наложить на рану асептическую повязку.При повреждениях суставов для транспортной иммобилизации применяют те же средства и способы, что и при повреждении костей.
8. Во время наложения иммобилизирующих повязок и перекладывания пострадавшего на носилки необходимо чрезвычайно бережно обращаться с частью тела, которую должен поддерживать специальный помощник.
9. Шина должна быть тщательно прикреплена к поврежденной конечности, составляя с ней единое целое.
67. До врачебной помощи при открытом и закрытом переломе, вывихе
- остановка кровотечения и наложение асептической повязки;
- обезболивание;
- иммобилизация (обездвиживание) конечности
Обезболить пострадавшего Вы можете доступными анальгетиками из аптечки (анальгин, кетанов, дексалгин, баралгин, диклофенак), в идеале конечно, это должна быть внутримышечная инъекция.
68. Контроль за утилизацией отходов медицинского назначения согласно САНПИН 2.1.7.729-10
В соответствии с Федеральным законом от 30.03.1999 N 52-ФЗ "О санитарно-эпидемиологическом благополучии населения" (Собрание законодательства Российской Федерации, 1999, N 14, ст. 1650; 2002, N 1 (ч. I), ст. 2; 2003, N 2, ст. 167; N 27 (ч. I), ст. 2700; 2004, N 35, ст. 3607; 2005, N 19, ст. 1752; 2006, N 1, ст. 10; N 52 (ч. I), ст. 5498; 2007, N 1 (ч. I), ст. 21; N 1 (ч. I), ст. 29; N 27, ст. 3213; N 46, ст. 5554; N 49, ст. 6070; 2008, N 24, ст. 2801; N 29 (ч. I), ст. 3418; N 30 (ч. II), ст. 3616; N 44, ст. 4984; N 52 (ч. I), ст. 6223; 2009, N 1, ст. 17; 2010, N 40, ст. 4969) и Постановлением Правительства Российской Федерации от 24.07.2000 N 554 "Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании" (Собрание законодательства Российской Федерации, 2000, N 31, ст. 3295; 2004, N 8, ст. 663; N 47, ст. 4666; 2005, N 39, ст. 3953)…
69. Проведение базисного реанимационного пособия на фантоме
70. Приготовление дезинфицирующих растворов
85. Уход за гастростомой
После каждого введения пищи через гастростомическую трубку необходимо:
1) положить в тазик несколько ватных шариков и залить раствором фурацилина или перекиси водорода;
2) обработать шариками, надетыми на пинцет, кожу вокруг трубки, затем обработать кожу вокруг стомы шариком, смоченным спиртом;
3) нанести на кожу вокруг трубки с помощью шпателя изолирующую мазь;
4) наложить сухую асептическую повязку, для чего стерильную салфетку разрезают на две части до половины и, раздвинув, кладут вокруг трубки, вторую салфетку кладут с другой стороны;
5) зафиксировать повязку пластырем или с помощью пояса из ткани с отверстием для трубки.
86. Уход за колоностомой
Манипуляция проводится в резиновых перчатках.
1. Несколько шариков кладут в тазик и заливают перекисью водорода.
2. Берут шарик пинцетом, обрабатывают кожу вокруг выступающей части слизистой оболочки кишки красного цвета (колостомы) движениями от периферии к отверстию. Повторяют обработку несколько раз.
3. Обрабатывают кожу вокруг колостомы шариком, смоченным спиртом.
4. Шпателем на кожу вокруг колостомы наносят толстым слоем (0,5 см) изолирующую мазь или пасту.
5. Накладывают повязку: смачивают стерильную салфетку вазелиновым маслом, кладут на стому, а поверх нее - еще несколько салфеток с ватой.
6. Укрепляют повязку бинтами, а лучше с помощью бандажа или специального пояса.
87. Уход за эпицстостомой
Через свищ проводят и оставляют в мочевом пузыре катетер Пеццера или Малеко, имеющий расширение на конце, препятствующее его выпадению. Манипуляцию выполняют в перчатках.
1. На водяной бане до +38 °С подогревают раствор фурацилина или нитрата серебра и набирают в шприц Жане 100 - 150 мл.
2. Отсоединяют контейнер для мочи от катетера Пеццера.
3. Присоединяют к катетеру шприц Жане и промывают мочевой пузырь раствором антисептика, выводя раствор после промывания в мочеприемник.
4. Промывают контейнер для мочи или берут новый и соединяют с катетером.
5. Кожу вокруг катетера обрабатывают раствором перекиси водорода с помощью ватных шариков, которые держат пинцетом.
6. Кожу вокруг цистостомы обрабатывают спиртом.
7. Накладывают сухую асептическую повязку. Для этого стерильную салфетку разрезают пополам до середины и кладут вокруг катетера. Так же подготавливают вторую салфетку и кладут с противоположной стороны.
8. Салфетки фиксируют лейкопластырем или бандажом.
88. Уход за трахеостомой
1. Каждые 2 - 3 ч в трахеотомическую трубку вливают две-три капли стерильного масла или 4% раствора натрия гидрокарбоната, чтобы она не забилась слизью. Извлекают канюлю из трубки 2 - 3 раза в сутки, очищают, обрабатывают, смазывают маслом и снова вводят в наружную трубку.
2. Если пациент с трахеостомой сам не может хорошо откашляться, то периодически отсасывают содержимое трахеи. Для этого следует:
а) за 30 мин до отсасывания приподнять ножной конец кровати и сделать массаж грудной клетки;
б) за 10 мин до отсасывания слизи через трахеотомическую трубку влить 1 мл 2 % раствора натрия гидрокарбоната для разжижения слизи;
в) ввести в трахеотомическую трубку на 10-15 см стерильный трахеобронхиальный катетер;
г) соединить катетер с отсосом и отсосать скопившуюся слизь (или сделать это с помощью шприца Жане).
3. Чтобы избежать мацерирования кожи вокруг трахеостомы, необходимо, не вынимая трубки, обрабатывать кожу. Для этого следует:
а) положить в стерильный почкообразный тазик достаточное количество ватных шариков и залить их раствором фурацилина;
б) используя стерильный пинцет, обработать кожу вокруг стомы шариками, смоченными фурацилином;
в) после обработки кожи антисептическим раствором нанести пасту Лассара или цинковую мазь, затем наложить асептическую повязку, для чего две стерильные салфетки разрезать до половины на две равные части и подвести под трубку с одной и другой стороны.
89. Ведение медицинской документации
90. Взятие крови из периферической вены
- Взять шприц, фиксируя указательным пальцем канюлю иглы. Остальные пальцы охватывают цилиндр шприца.
- Натянуть кожу в области венепункции, фиксируя вену. Пунктировать вену иглой: проколоть кожу рядом с веной, пройти иглой в подкожно-жировой клетчатке 1,5 см, слегка повернуть иглу и пунктировать вену, при попадании иглы в вену ощущается «попадание в пустоту».
- Убедиться, что игла в вене: потянуть поршень на себя, при этом в шприц должна поступить кровь.
- Набрать в шприц необходимое количество крови.
- Развязать жгут и попросить пациента разжать кулак.
- Прижать к месту инъекции салфетку/ватный шарик с кожным антисептиком. Извлечь иглу, попросить пациента держать салфетку/ватный шарик у места инъекции (5-7 минут). Время, которое пациент держит салфетку/ватный шарик у места инъекции (5-7 минут), рекомендуемое.
Вечерняя премедикация проводится перед сном на ночь:
1. Больному предлагают справить свои физиологические потребности.
2. В постели больному вводят лекарства, благотворно влияющие на ЦНС:
- успокаивающие (0,005 г адонис - брома внутрь);
- снотворные (0,25 г фенобарбитала внутрь);
- транквилизаторы малые (0,005 г внутрь, 1 мл 0,5% раствора реланиума внутримышечно);
- транквилизаторы большие или нейролептики (1 мл 2,5% раствора аминазина внутримышечно, 1 мл 0,25% раствора дроперидола внутримышечно);
- наркотические анальгетики (1 мл 1% раствора морфина внутривенно, 1 мл 0,005% раствора фентанила);
- десенсибилизирующие (1 мл 1% раствора димедрола внутримышечно).
1. Больному предлагают справить свои физиологические потребности, снять часы, съемные протезы, кольца, бреют операционное поле сухим методом.
2. В постели больному вводят следующие лекарственные вещества или их сочетания:
- наркотические анальгетики (1 мл 1% раствора промедола, пантопона, омнопона внутримышечно);
- десенсибилизирующие (1 мл 1% раствора димедрола внутримышечно, 1 мл 1% раствора супрастина внутримышечно);
- М-холинолитики (1 мл 0,1% раствора атропина внутримышечно, подкожно, 1 мл 0,2% раствора платифилина подкожно);
- транквилизаторы малые (0,005 г внутрь, 1 мл 0,5% раствора реланиума внутримышечно);
- транквилизаторы большие или нейролептики (1 мл 0,25% раствора дроперидола внутримышечно).
Минимальная длина комментария - 50 знаков. комментарии модерируются
Смотрите также:
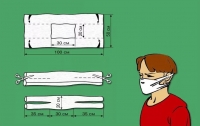
Инструкция как сделать ватно-марлевую повязку.
Ватно-марлевая повязка - это марлевая лента с неплотным куском ваты внутри...
Подготовка акушерки к приему родов
Первичный набор для новорожденного: 2 зажима, 1 ножницы, 10 маревых шариков.Вторичный набор для новорожденного: ножницы, сантиметровая лента, зажим для пупочного остатка (скоба).Набор для осмотра
Амоксициллин
Показания • Инфекционно-воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами, в том числе: бронхит, пневмония, ангина, пиелонефрит, уретрит, энтероколит, гонорея,

